今回は胸腔ドレナージ中の管理、主にチェストドレーンバックの管理のポイントを解説していきます。
「胸腔ドレナージの目的」と「チェストドレーンバックの解説」は、
下記動画の「胸腔ドレーン挿入 介助のポイント」をご覧ください!
今回の記事を読めば、以下の5つのことが分かります!
- 胸腔ドレナージの原理
- 胸腔ドレナージ中の異常
- 異常時の対応方法
- 逆行性感染の注意点
- ウォーターシール管理
それでは、はじめていきます!
胸腔ドレナージの原理
まずは、「胸腔ドレナージの原理」についてみていきましょう!
一般的に「ドレナージ」とは体の中に溜まった液体や気体を排出することをいいます。

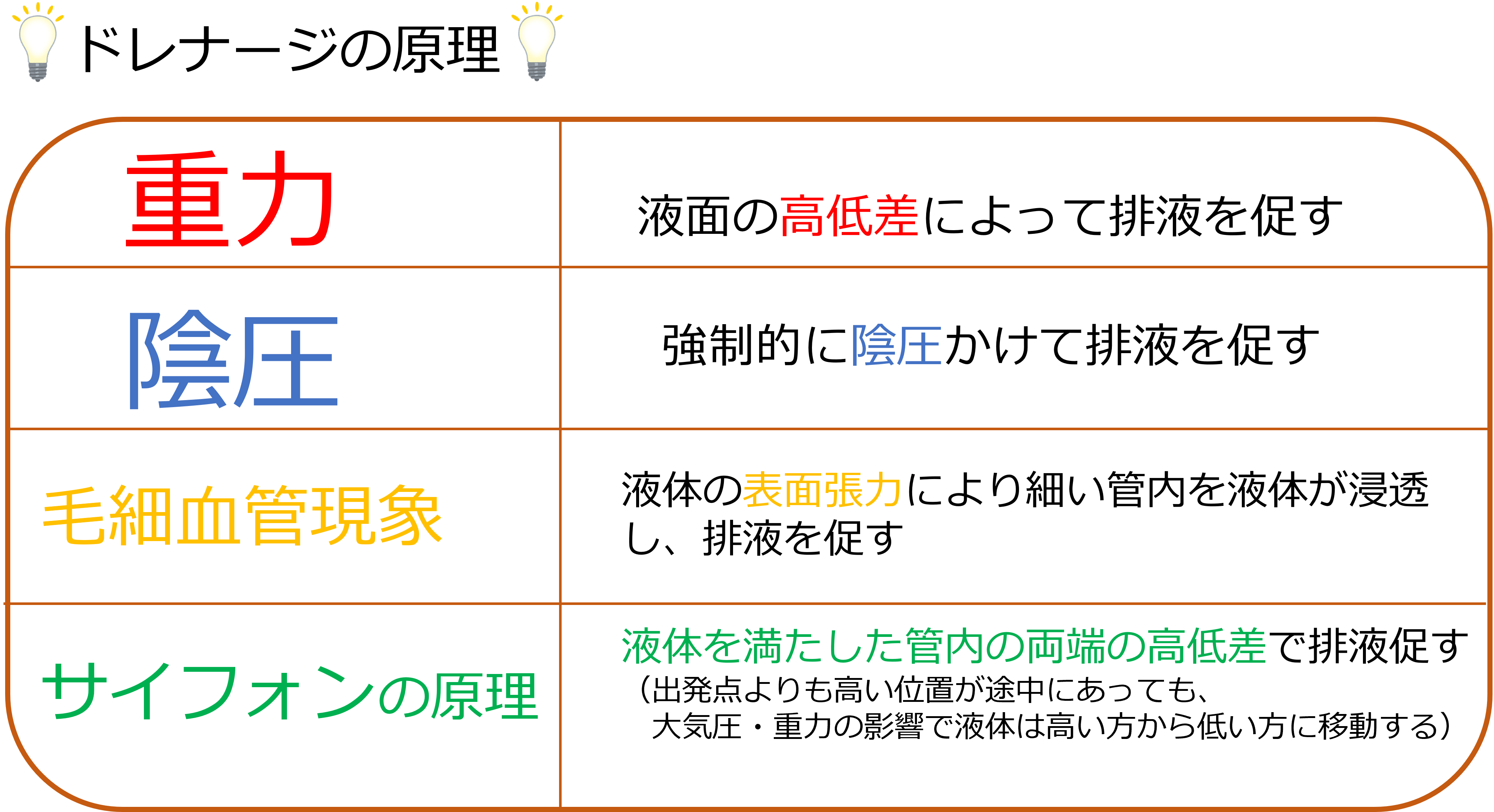
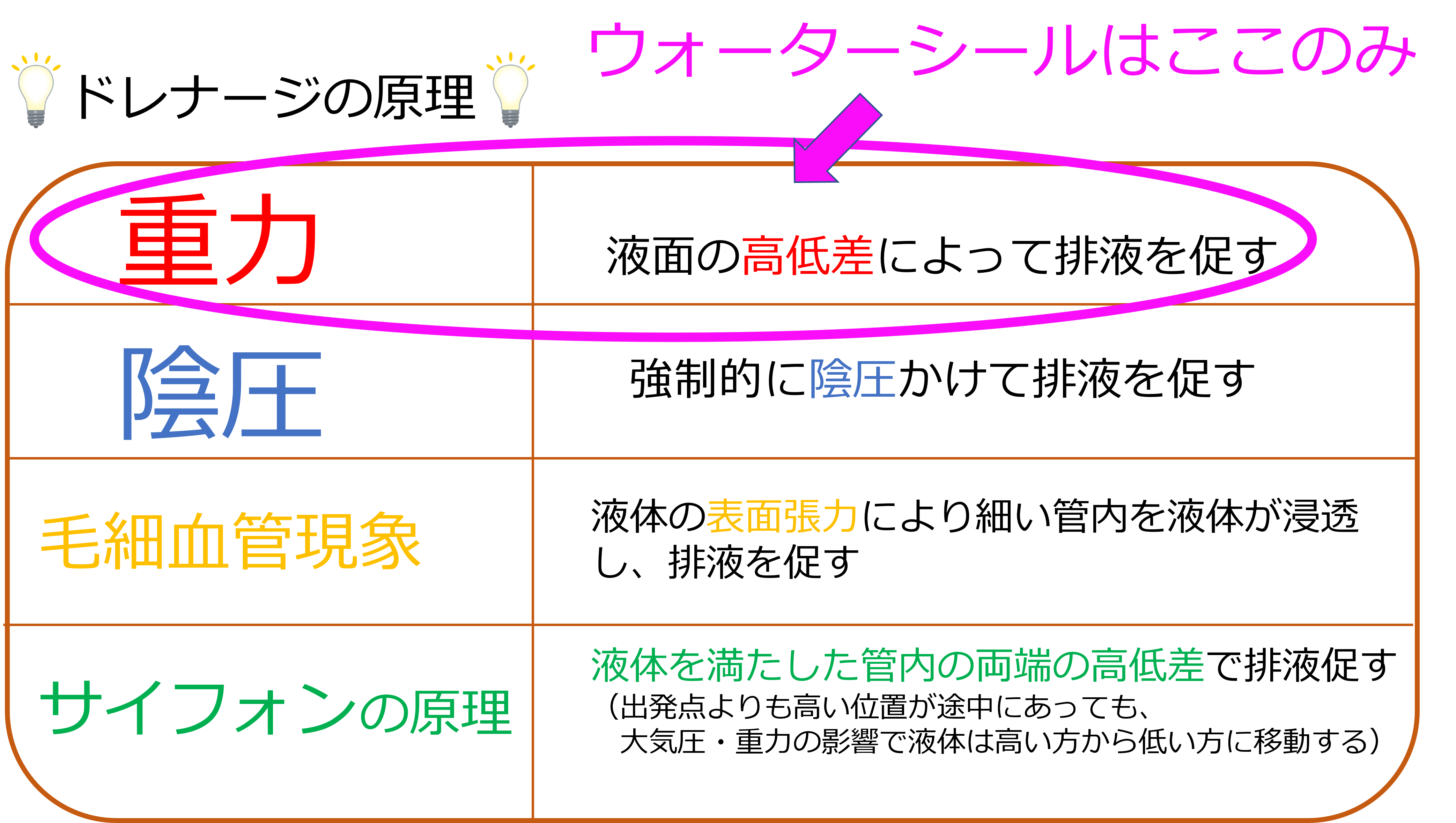
ドレナージの原理は主に4つあります。
- 重力
- 陰圧
- 毛細血管現象
- サイフォンの原理
この中で、
胸腔ドレナージは「重力」と「陰圧」の2つを用いてドレナージを行っています。
重力
「重力」でドレナージをするためには高低差をつける必要があります。

持続吸引装置は刺入部より20㎝以上低い位置に設置して下さい。
これは、高低差によるドレナージ促進に加えて、逆流防止の意味合いもあります。
陰圧
つぎに「陰圧」です。
持続的に吸引圧をかける、つまり陰圧をかけることでドレナージを行います。

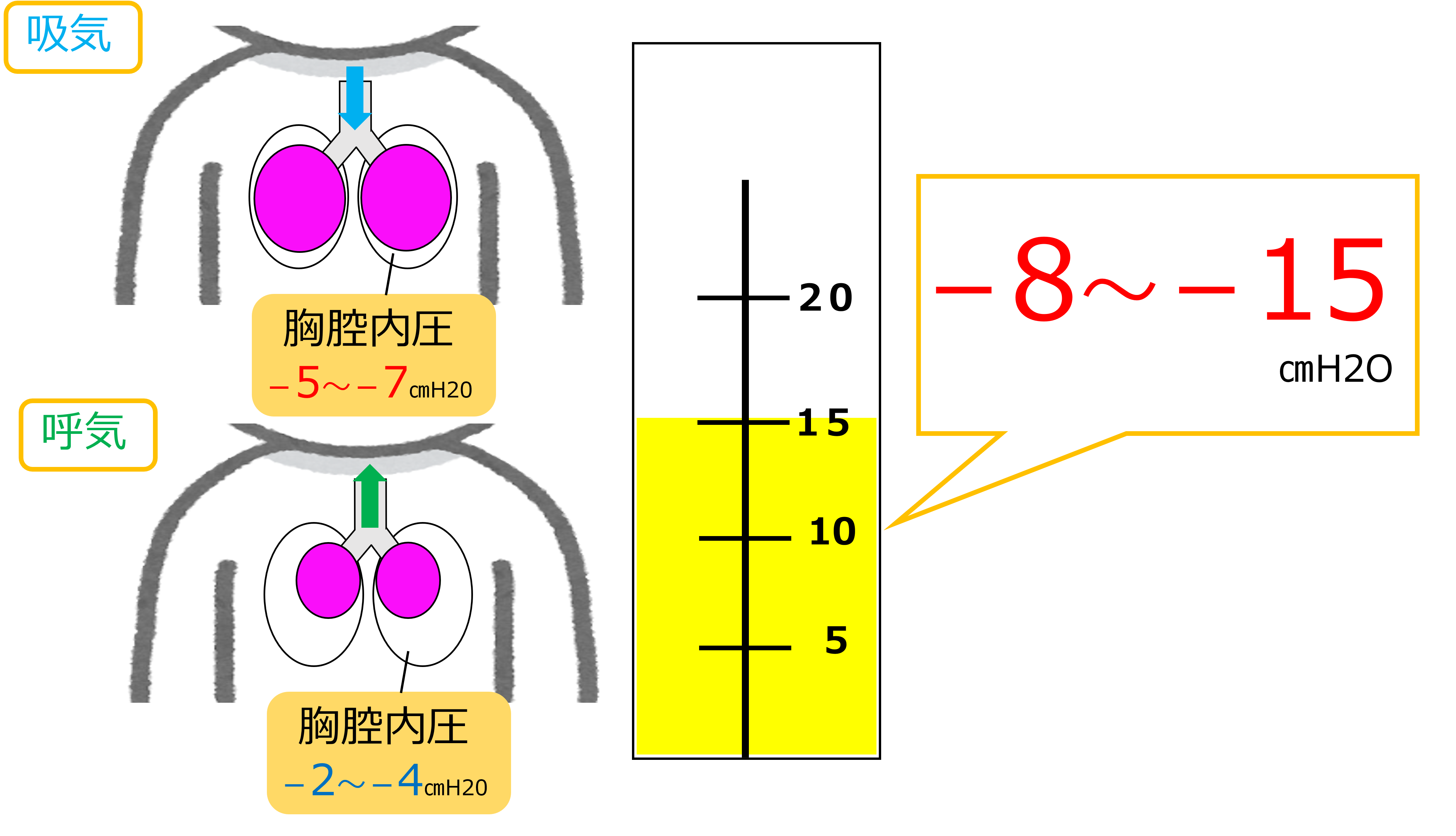
安全にドレナージを行うためには、
胸腔内圧よりもやや高い圧に設定します。
ー8~-15㎝H2Oの範囲で管理されることが一般的です。
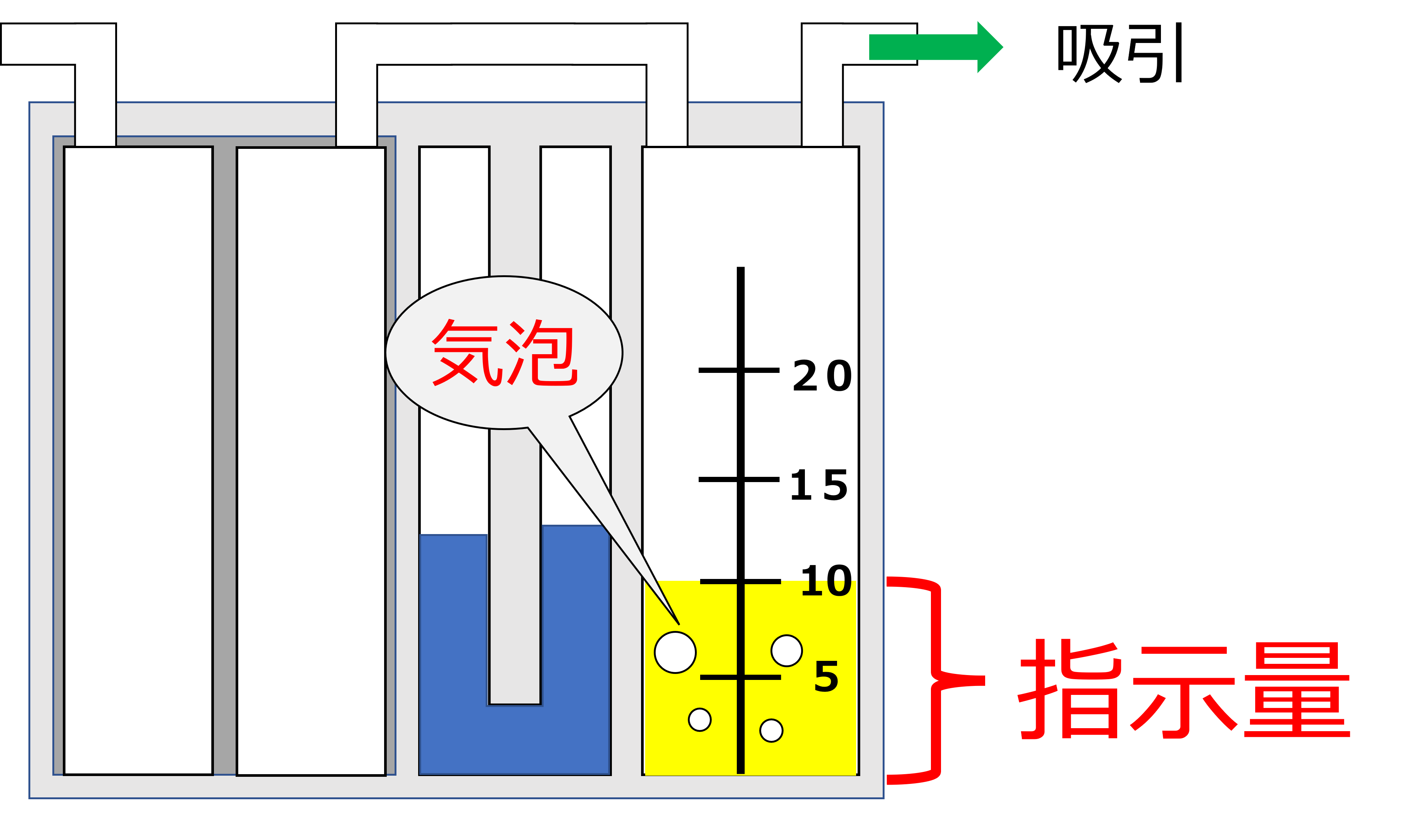
吸引時には、
- 吸引圧制御装置に指示量の蒸留水が入っているか?
- 気泡がみられるか?
を確認をしましょう!

排液がドレーンチューブ内に貯留している場合は、
設定吸引圧が十分にかからない場合があります。
排液がチューブ内に停滞しないように、バックへ排液を誘導して下さい!!
胸腔ドレナージ中の異常
つぎは「胸腔ドレナージ中の異常」についてみていきましょう!
どんな時が異常なのでしょうか?

「排液室」と「水封室」に分けてみていきます!
排液室の異常とは?
まずは「排液室」です。
排液室は、排液がたまる部屋です。
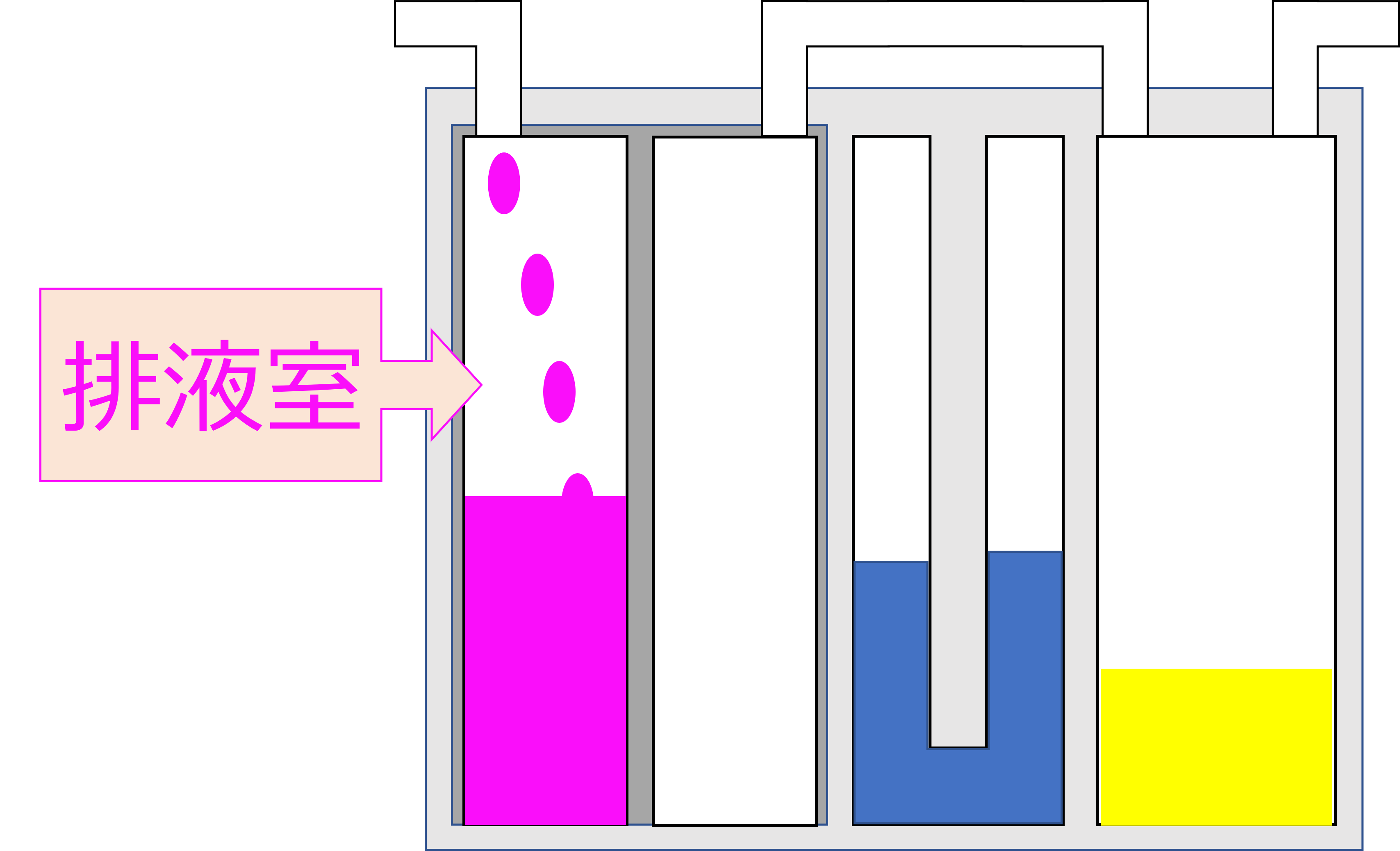

術後の血腫の排出や肺うっ血による胸水の排出目的で、ドレナージが行われます。
ここで注意しておきたいことは、「排液の色」です!
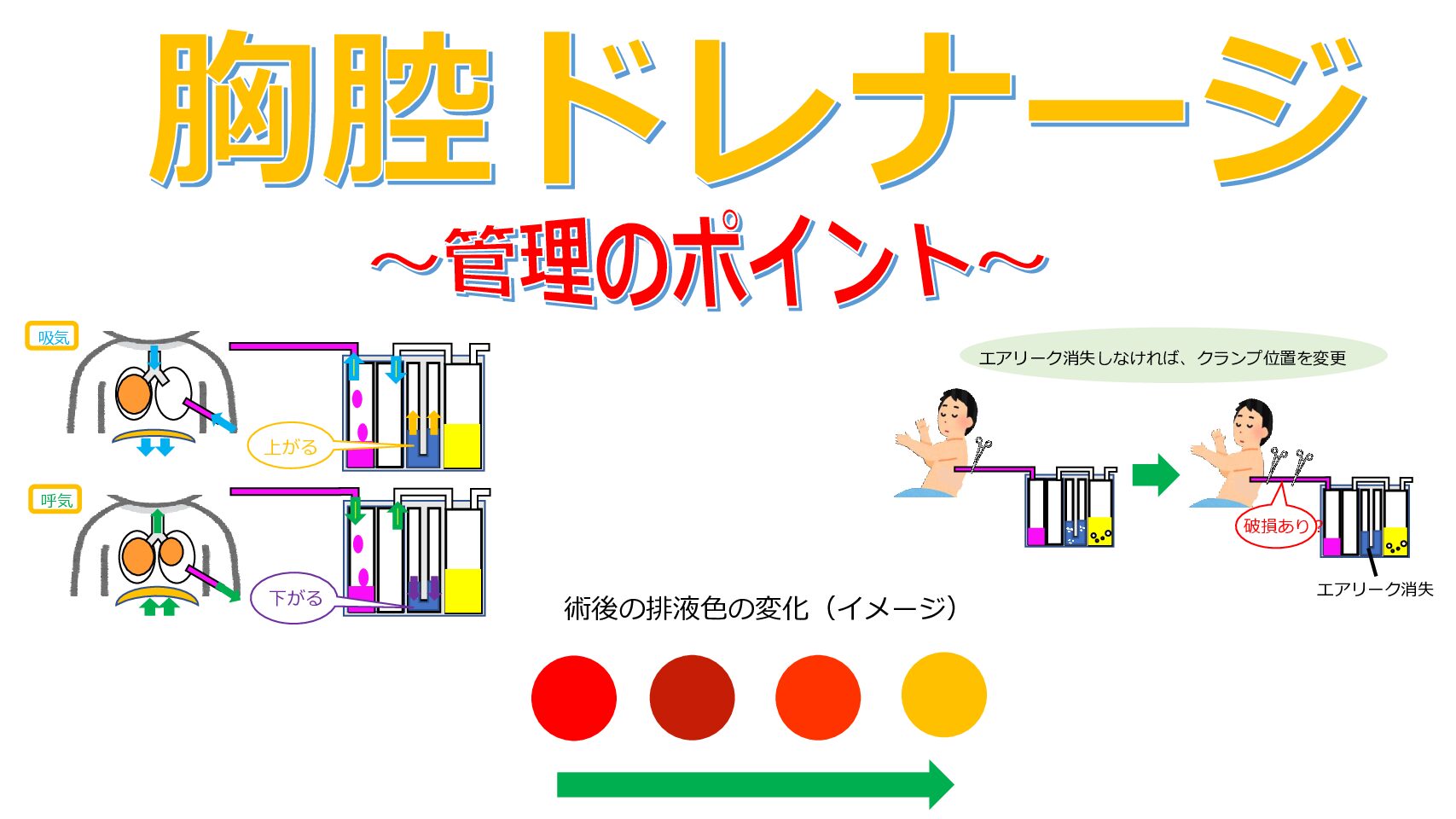
術後のドレナージの場合、排液の色は、血性→淡血性→淡々血性→淡黄色と変化していきます。


淡黄色だったものが、急に血性に変わった場合は胸腔内での出血が予測されます。
血圧低下や循環不全の兆候がないか観察を行い、すぐに医師へ報告をおこないましょう!!
今までは、排液について解説してきました。
気胸などに対しての「排気目的」の場合は、排液室に排液はたまりません。
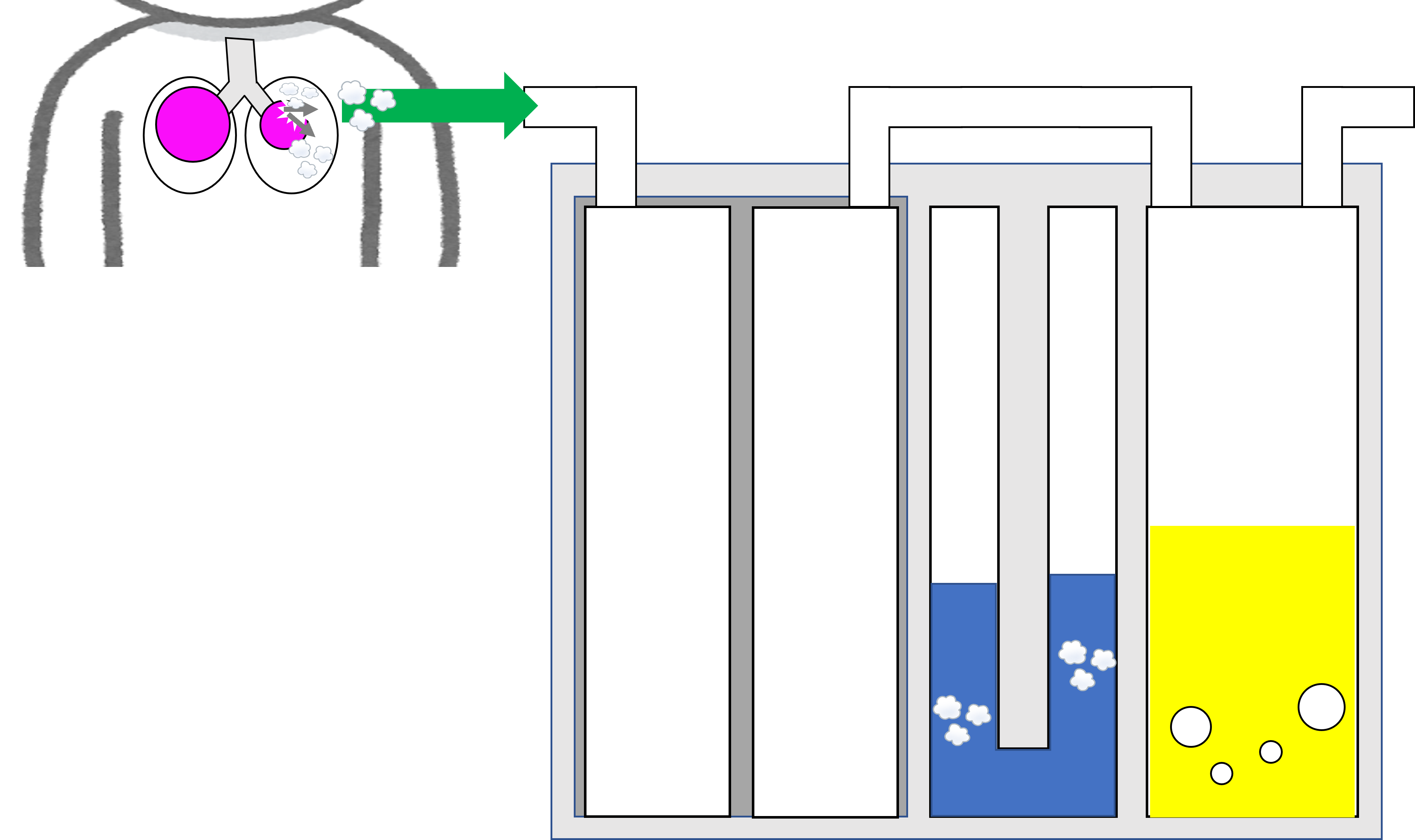

急に排液が認められた場合、例えば急に血性の排液が出てきた場合は胸腔内の出血を疑いましょう!
このように、なんのためにドレナージを行っているのか?
ドレナージの目的を理解して管理することが大切です。
水封室の異常とは?
つぎに「水封室」についてみていきます!

水封室は、「エアリーク」と「呼吸性変動」をみていきます!
エアリーク
まずはエアリークについてみていきます!
「排気目的」の場合は、空気をドレナージするので、水封室にエアリークがみられることは正常です。
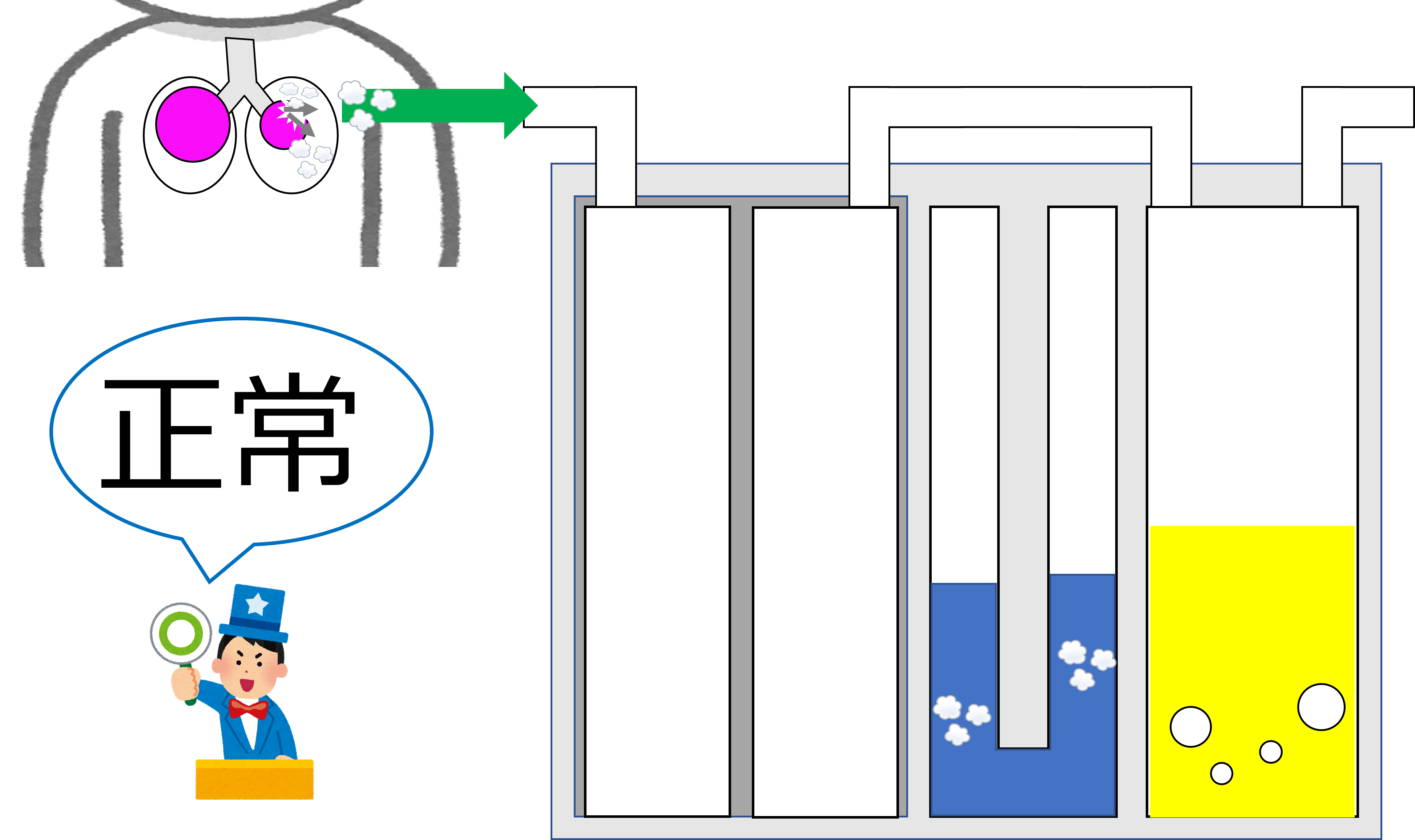
しかし、「排液目的」の場合に、エアリークがあれば要注意です!
気胸を生じているかもしれませんし、ドレーンの接続はずれや逸脱の可能性も考えられます。

エアリークみられたら、ドレーンの接続外れがないか?ドレーンが抜けていないか?観察していきます。
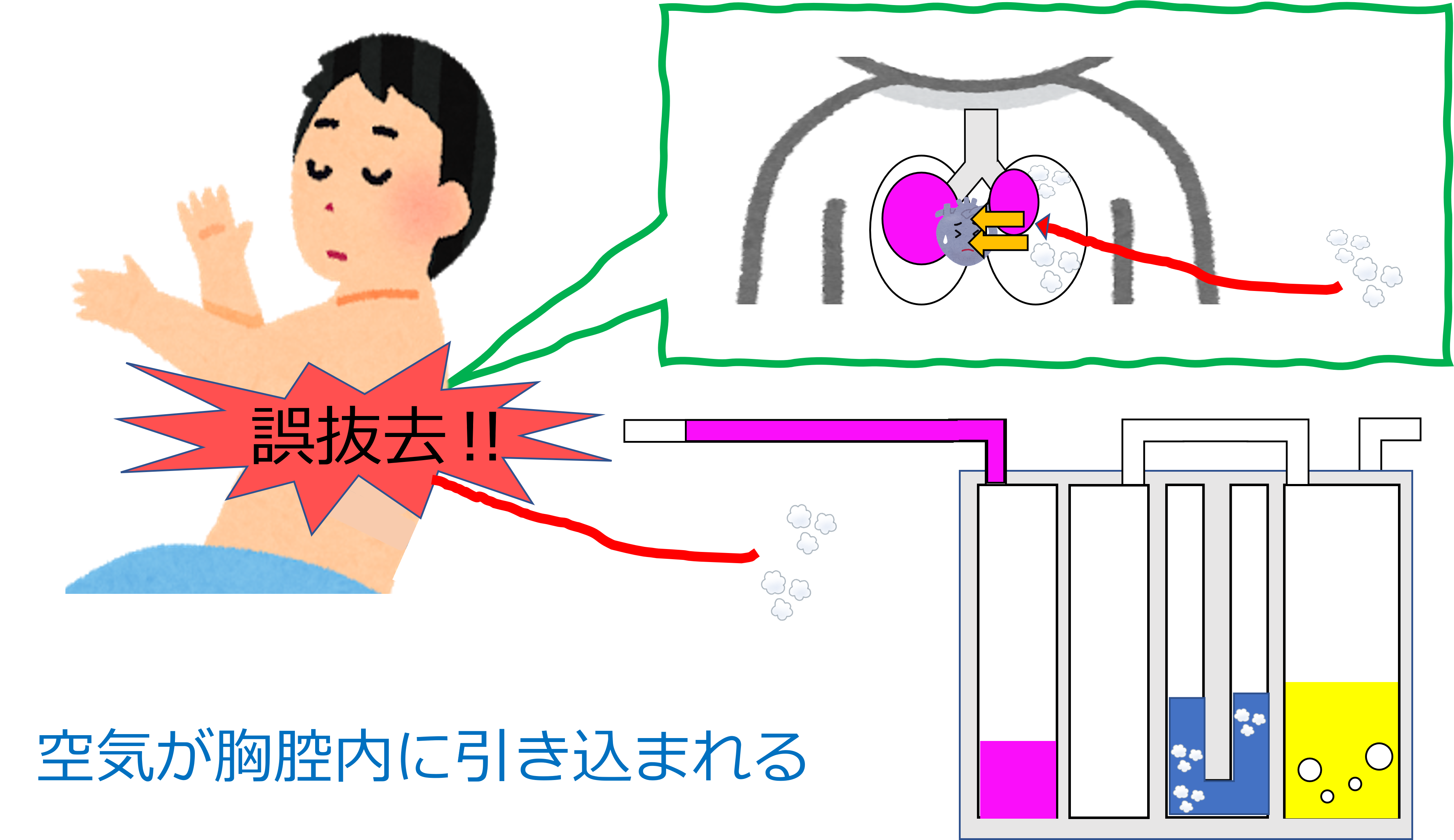
ドレーンの接続が外れていた時の対応
胸腔内は常に陰圧です。

ドレーンの接続部が外れた場合、空気が胸腔内に引き込まれてしまいます。
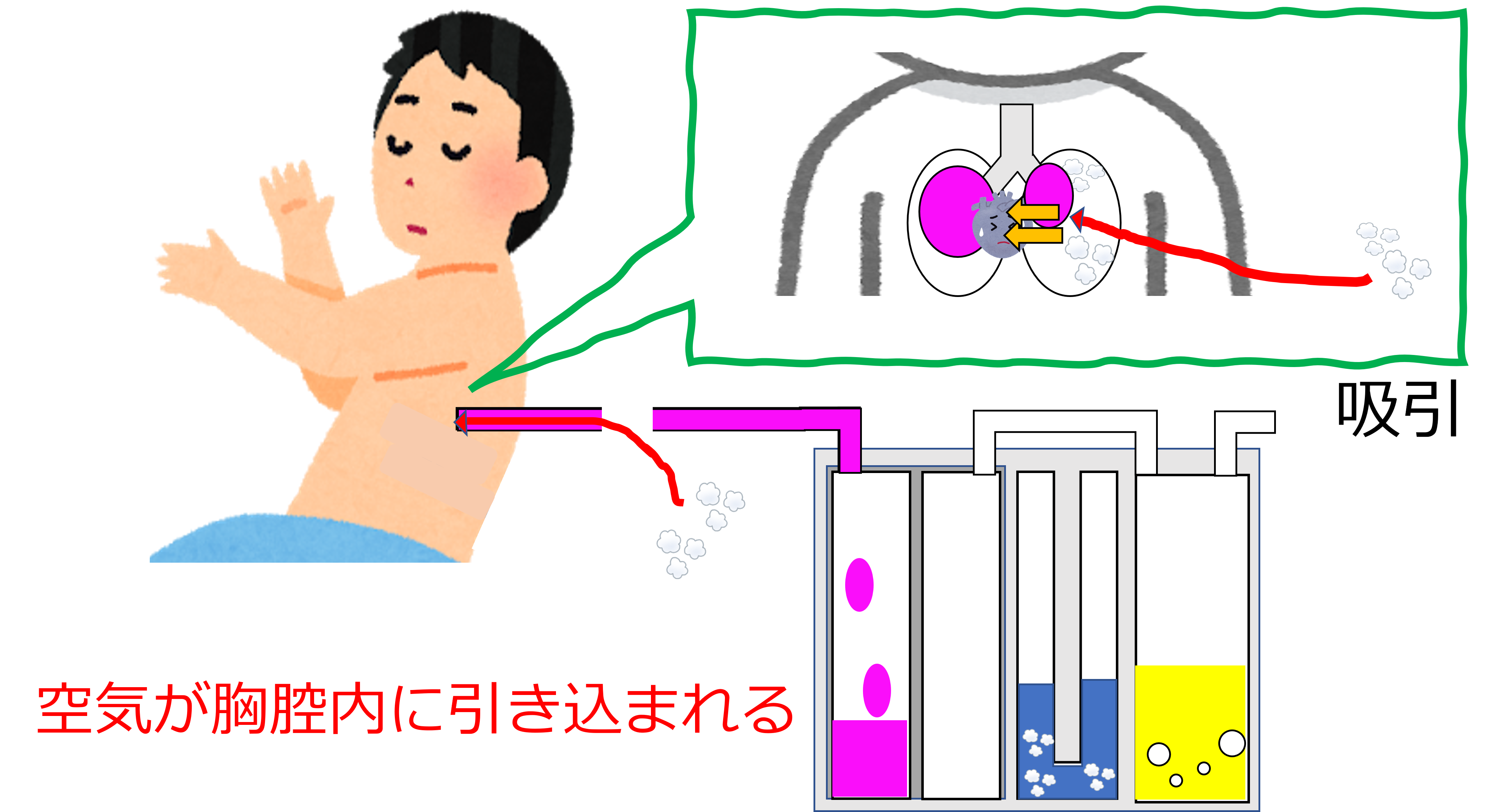

胸腔内に空気が引き込まれることで、肺は虚脱し換気障害が起こります。
胸腔内への空気の流入を防ぐことが大切です。
もし、ドレーンの接続部が外れていた場合、
鉗子で患者側のドレーンをクランプしましょう!!
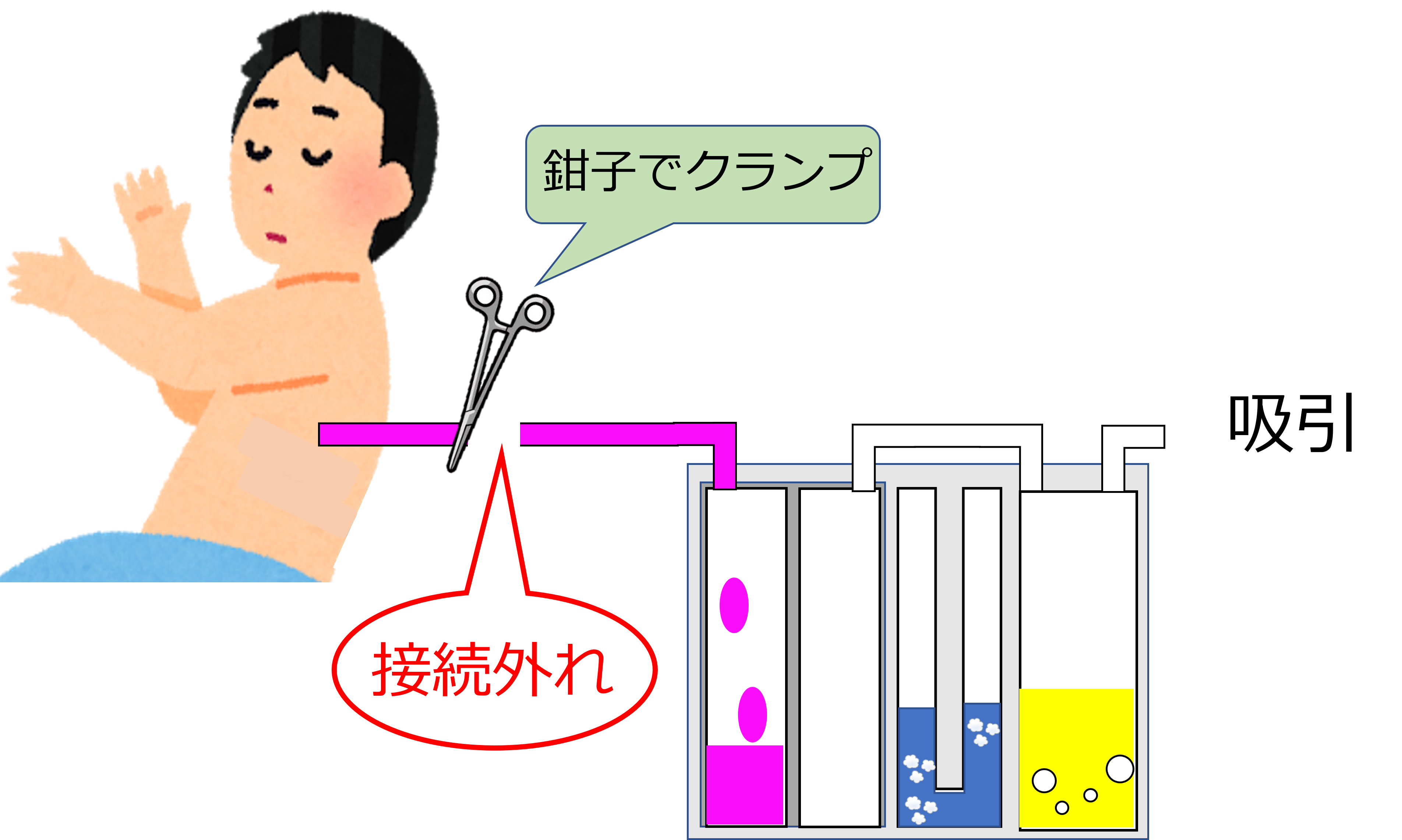

近くに鉗子がなければ手でドレーンを折り曲げて、鉗子をもってきてもらうよう応援を呼びましょう!
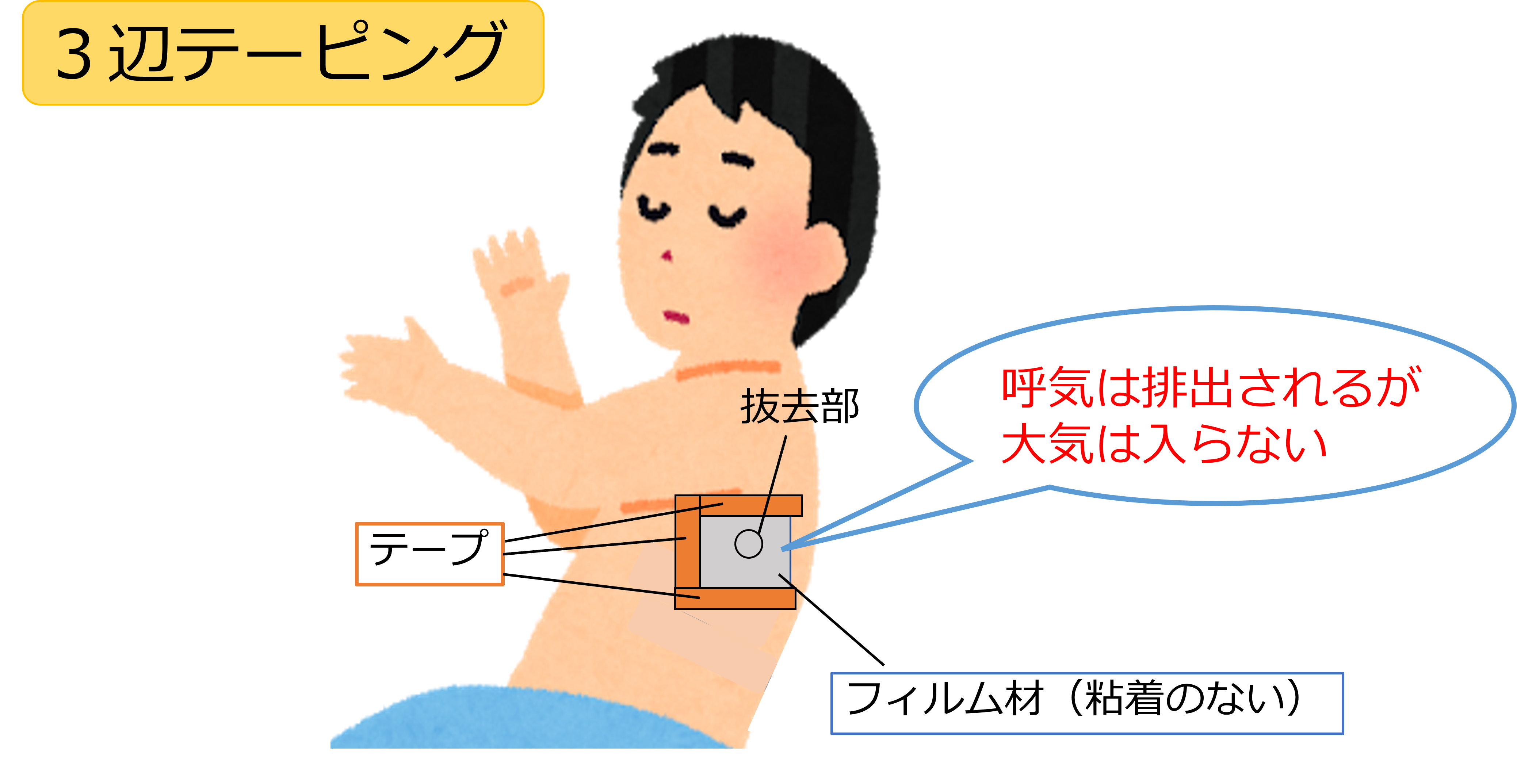
ドレーンが抜けてしまった時の対応
ドレーンが抜けてしまった場合も、空気が胸腔内に引き込まれてしまいます。
応急処置として「3辺テーピング」という方法もあります。
抜けたドレーンの観察も大切です!ドレーンが完全に抜けているのか?欠損してないか?確認しましょう。

もし体内にドレーンが残存していると、感染の原因や臓器の損傷に繋がり、ときに緊急手術が必要な場合もあります。
✅挿入の介助は以下記事を参照下さい!
呼吸状態の観察が大事!

ドレーンの接続外れや抜去の確認も大切ですが、
平行して呼吸状態の観察も行って下さい!
明らかなドレーンの抜去や接続はずれがなく、身体所見にも異常がなければ、
回路やバックの異常がないか?確認していきましょう。
エアリークが生じている原因は?確認方法
「エアリーク」が生じている原因は、3パターン考えられます。
- 患者側
- ドレーン
- 持続吸引装置
どこに原因があるか?
確認方法を紹介していきます。

確認時には、鉗子を使用します!
それでは、一緒にみていきましょう!!
患者側に原因がある場合
鉗子で患者側をクランプしてみます。
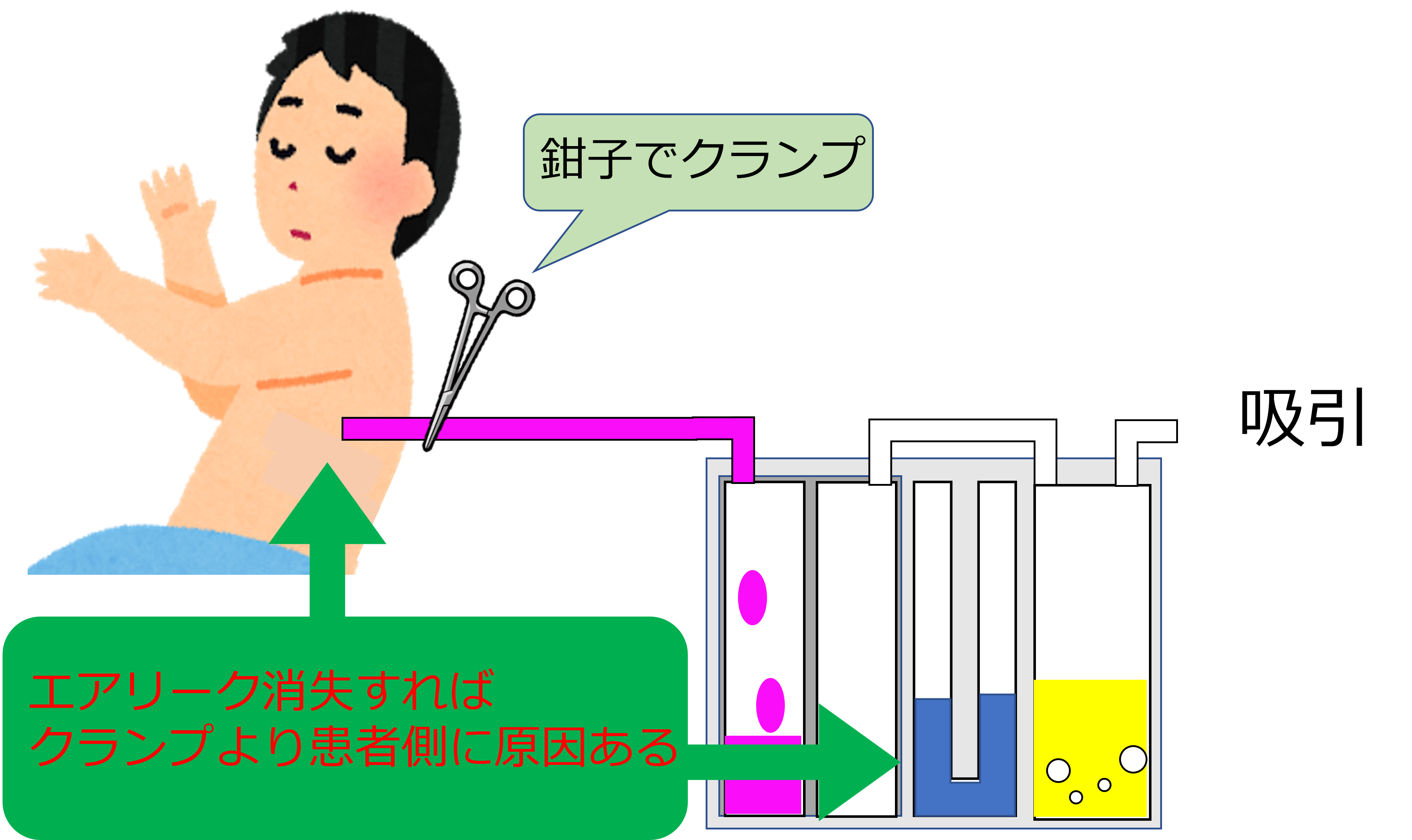

このクランプでエアリークが消失すれば、
エアリークの原因は患者側にあると予測できます。
肺瘻や気管支瘻、ドレーン脱落が考えられます。
- 呼吸状態の観察
- ドレーン挿入長の確認
- 医師へ報告
を行いましょう!
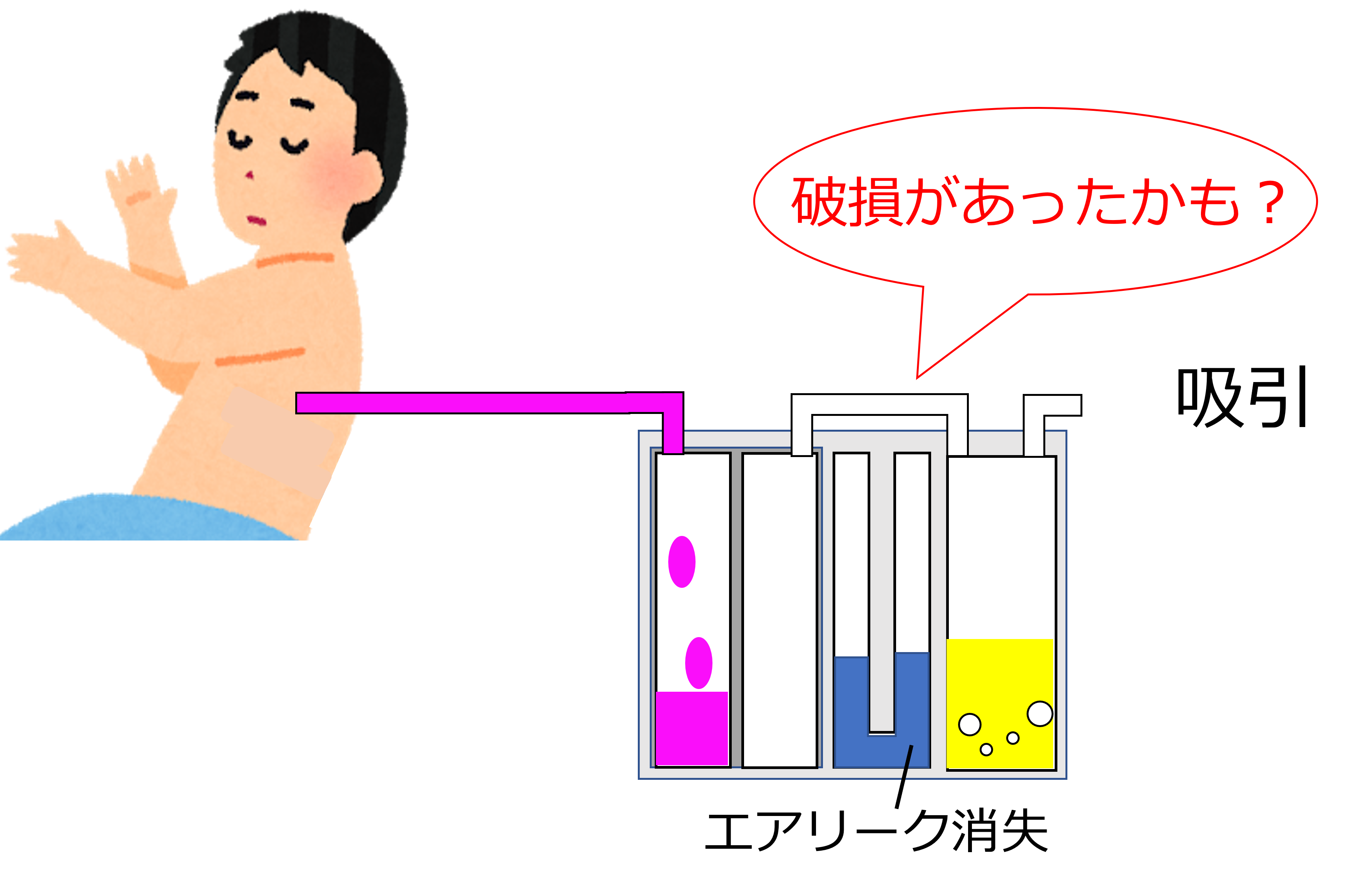
ドレーンに原因がある場合
もし、患者側のドレーンクランプでエアリークが消失しなければ、クランプ位置を患者側から持続吸引装置側へ移動します。
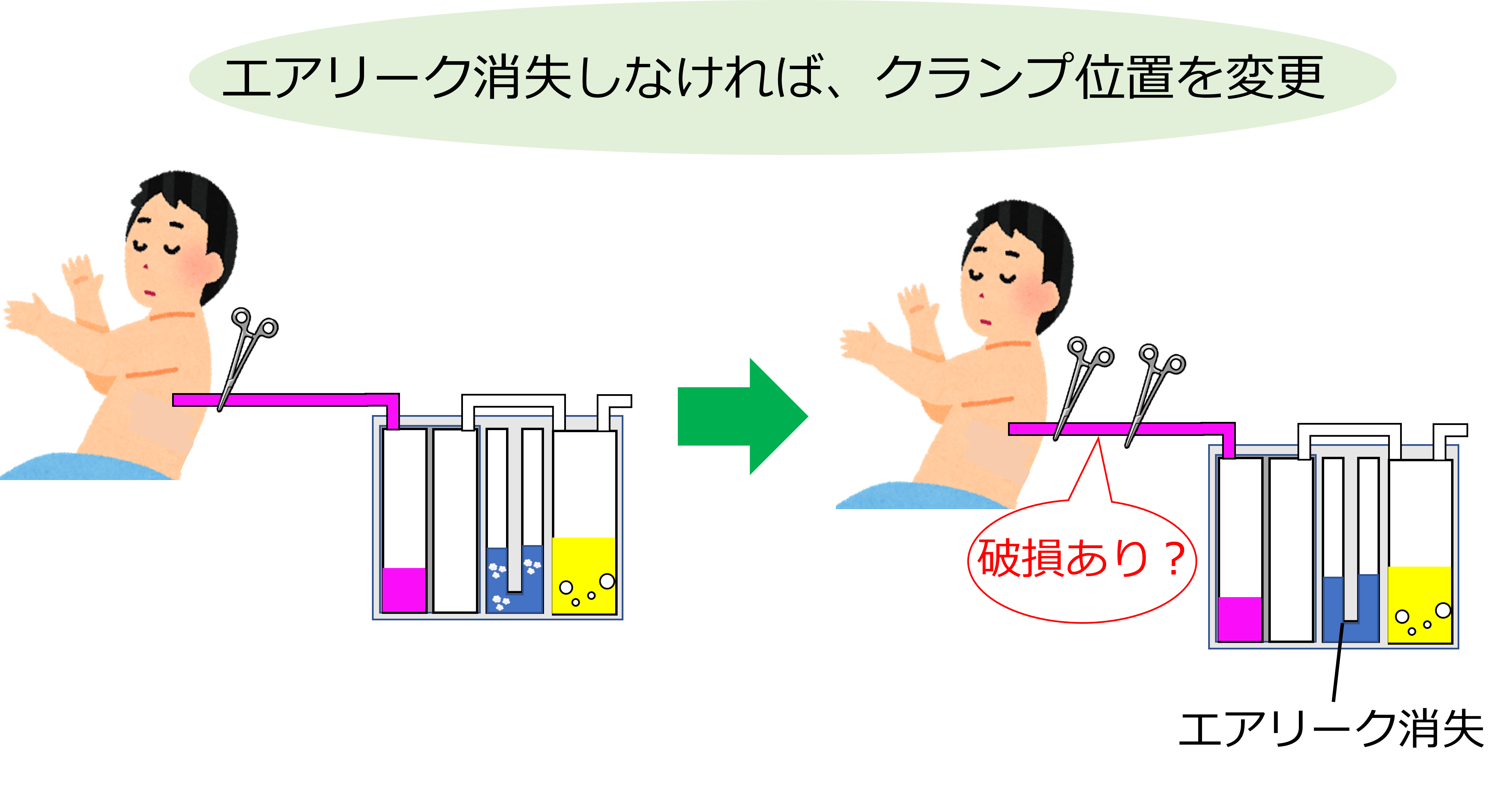

これでエアリークが消失すれば、
この範囲に破損?もしくは接続外れ?
を起こしていることが考えられます。
持続吸引装置に原因がある場合
上記の方法を行っても、エアリークが消失しなければ、
エアリークの原因は持続吸引装置にある可能性が考えられます。
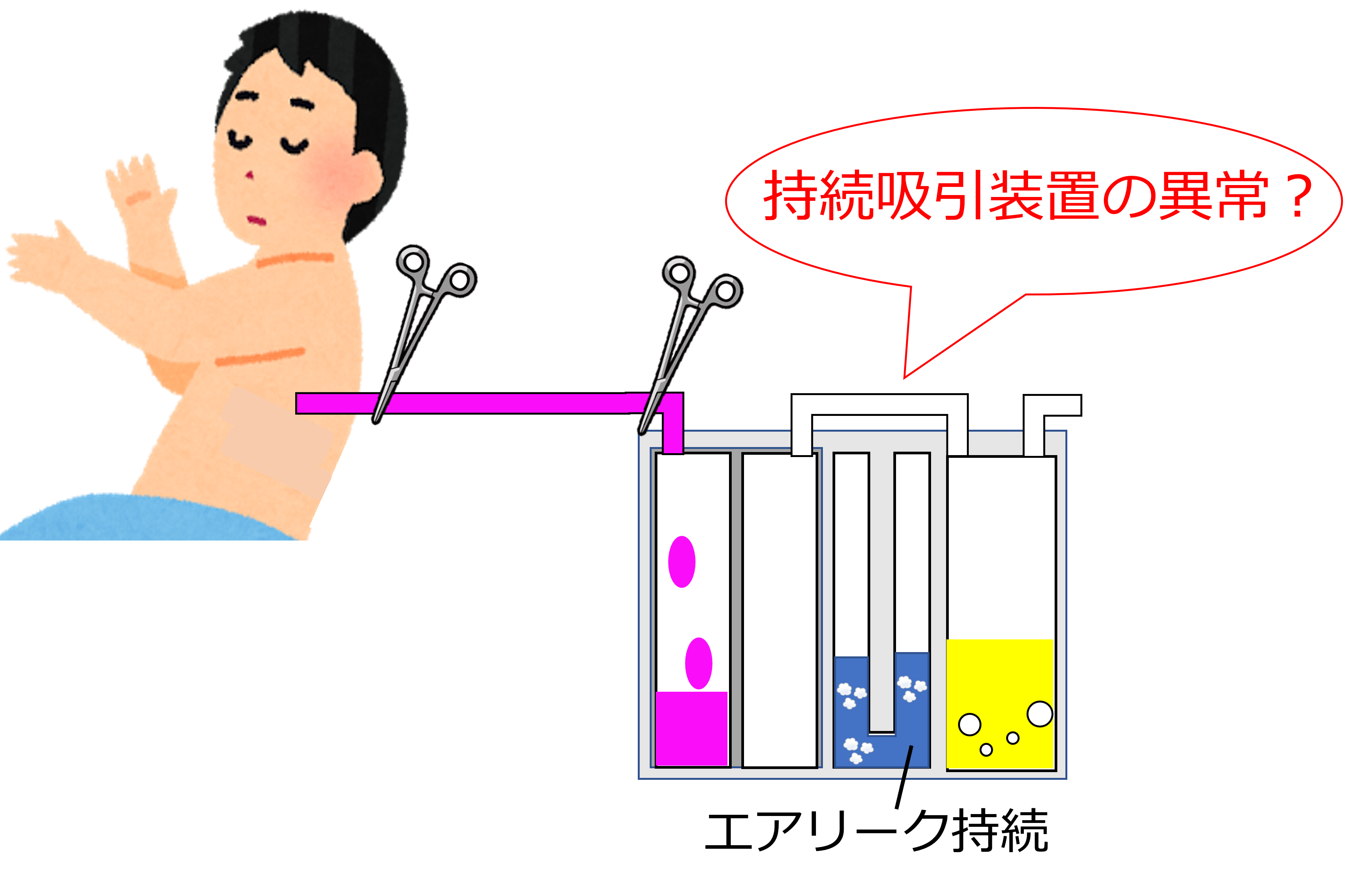

持続吸引装置の気密性に異常をきたしているかもしれません。持続吸引装置を交換してみましょう。
持続吸引装置の交換方法
ちなみに持続吸引装置の交換方法です。
まずは、新しく使用するチェストドレーンバックを準備します。
水封室には規定量の蒸留水を入れ、吸引圧制御装置には設定したい高さまで蒸留水を入れます。
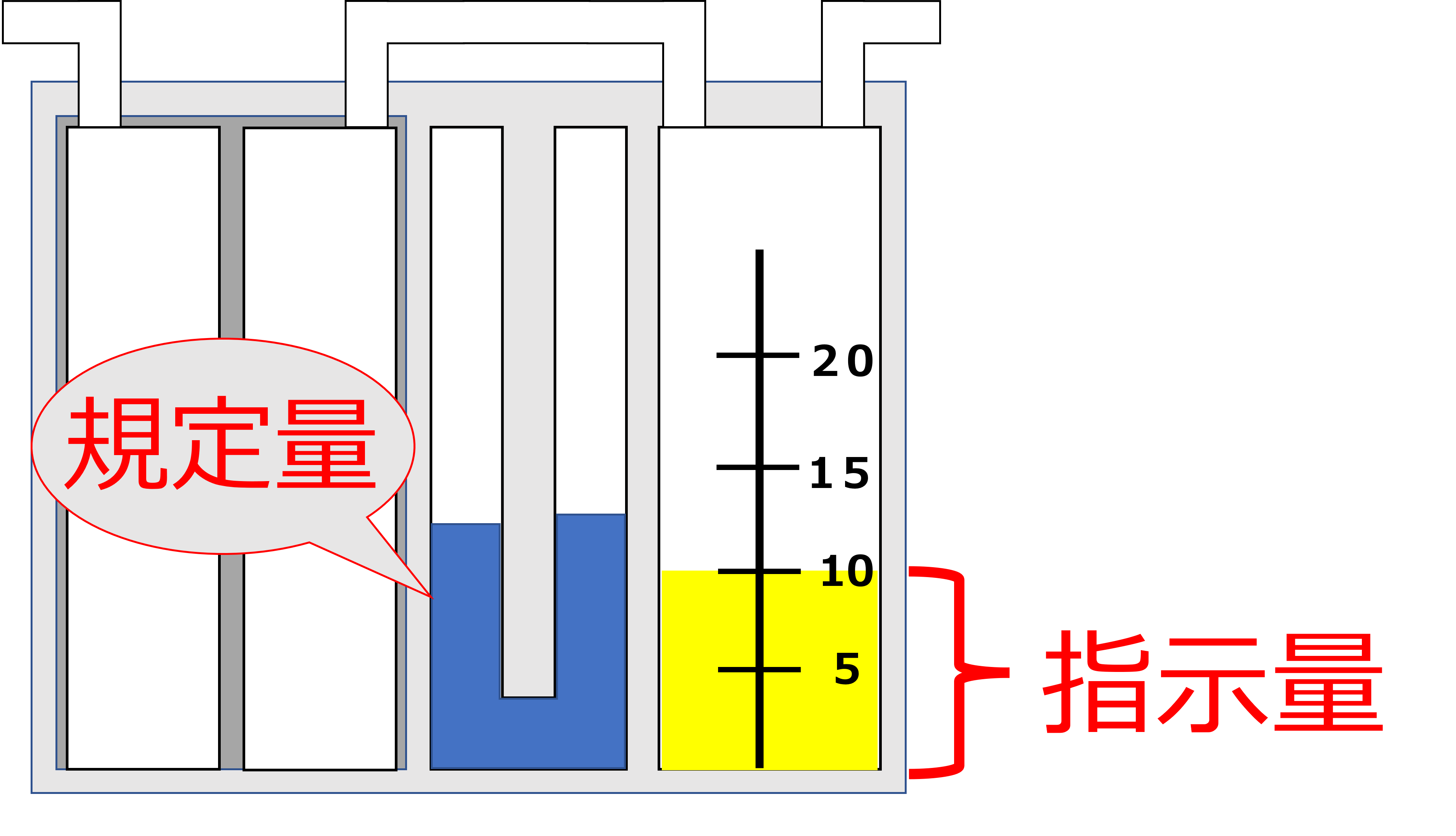

それぞれの部屋には蛍光塗料が入っているため、
蒸留水を入れると色がつき、水の高さが分かりやすくなるという仕組みになっています。
準備の際には、チェストドレーンバックの気密性の確認も行いましょう。
気密性の確認は、吸引圧をかけて、次の3点を確認します!
- 吸引圧制御装置に気泡がでるか?
- 水封室に気泡がでるか?
- 水封室の水が上昇し、水の高さは下がらないか?
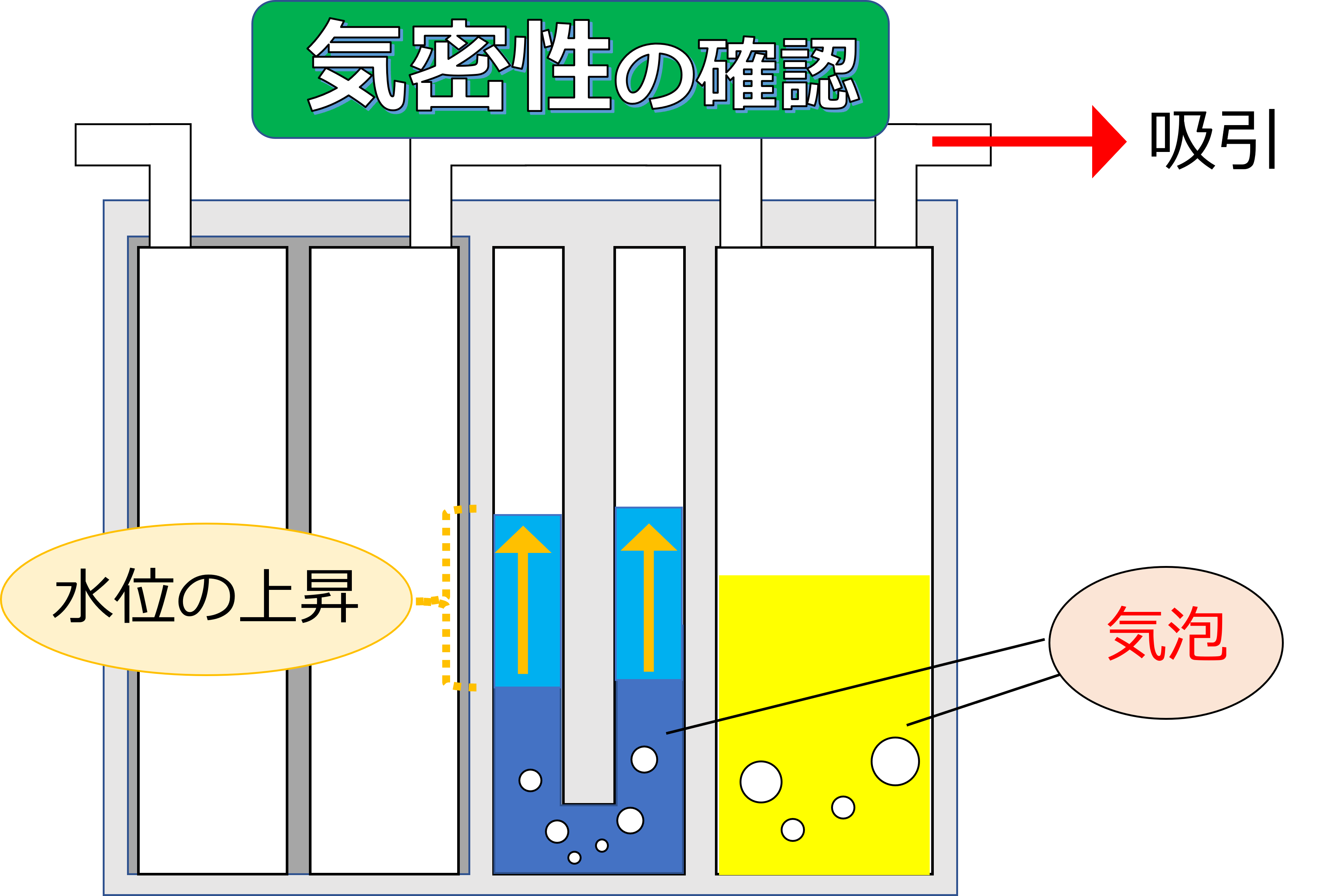
この3点が確認できたら、チェストドレーンバックは正常につかえる状態だと判断できます。

防護具を着用して交換を行いましょう。
吸引を中断し、患者側のルートを鉗子2本でクランプし、使用していたチェストドレーンバックを外します。

準備したチェストドレーンバックを接続し、クランプを解除し吸引圧をかけていきます。これでエアリークが消失すれば、チェストドレーンバックに異常があったと考えられます。
呼吸性変動
つぎに「呼吸性変動」についてみていきましょう!
水封室の水の高さをみて下さい。吸気時には水の高さが上がり、呼気時は下がります。
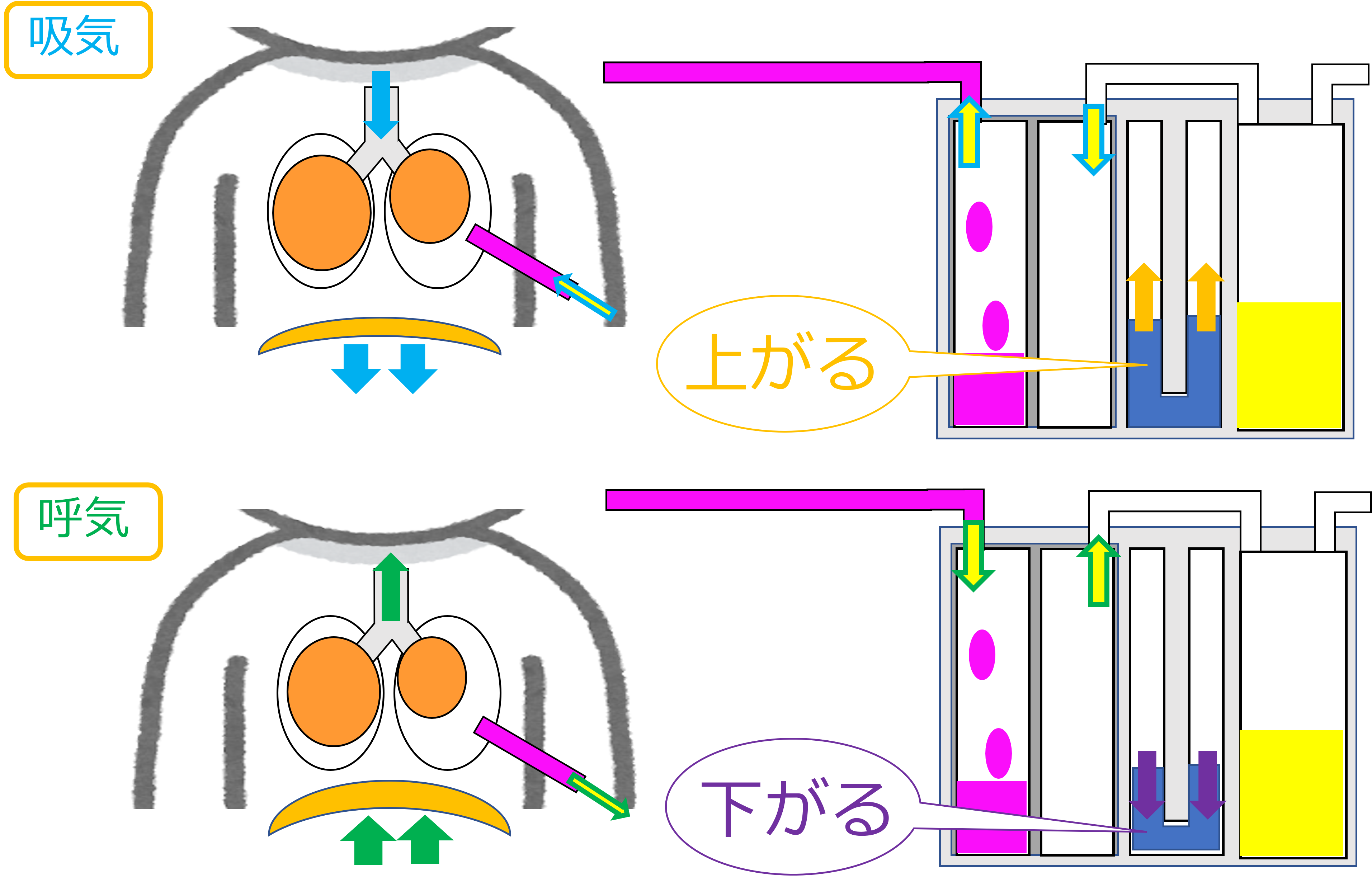

「呼吸性変動」の確認は、基本的に吸引圧を止めて行います。
吸気時は胸腔内の陰圧が高くなり、水封室の水位は高くなる。呼気時は胸腔内の陰圧が戻り、水封室の水位は低くなります。
このように呼吸によって、水封室の水の高さが変化します。
「呼吸性変動」は、ドレーンが閉塞していないことを示しており、胸腔内とドレーンが正常に交通していることを意味します。
呼吸性変動がなくなったら?
「呼吸性変動」がなくなった場合は、胸腔内とドレーンが正常に交通していないことを意味します。

「呼吸性変動」がなくなった場合、
ドレーン刺入部から排液バックに向かって順番に観察します。
ドレーンの屈曲?ねじれ?敷き込んでない?凝血塊ないか?見逃さないように、一方向から順に観察を行っていくことが大切です。

「再膨張性肺水腫」により胸腔内にスペースなくなった場合、呼吸性変動が低下or無くなることがあります。
再膨張性肺水腫とは?
胸腔ドレーンからの排液が短時間にたくさんでた場合は、「再膨張性肺水腫」の出現に注意が必要です!!
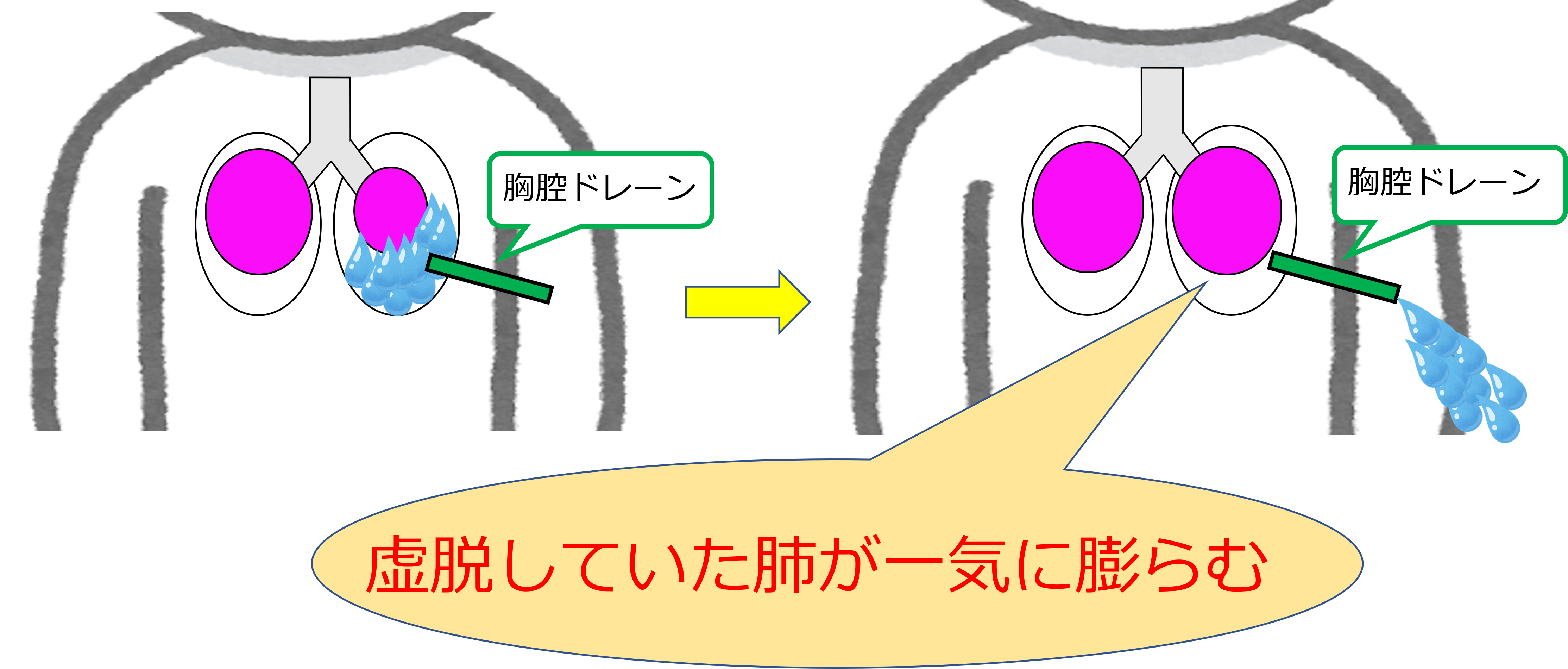
ドレナージにより、今までずーっと虚脱していた肺が、いきなり、一気に膨らみます。
そうすると、肺に血液をおくらなきゃと、肺血流量が増えます。
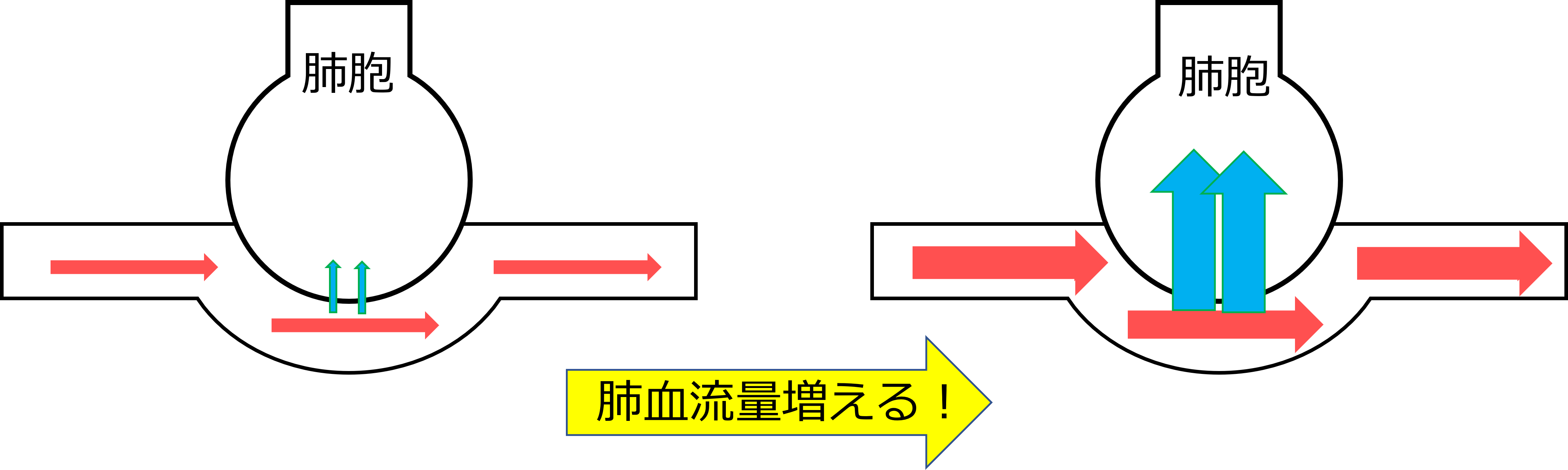
その結果、肺毛細血管から肺胞へ血液が漏れ出て、肺に水がたまり肺水腫が起こります。
この状態を再膨張性肺水腫と言います。
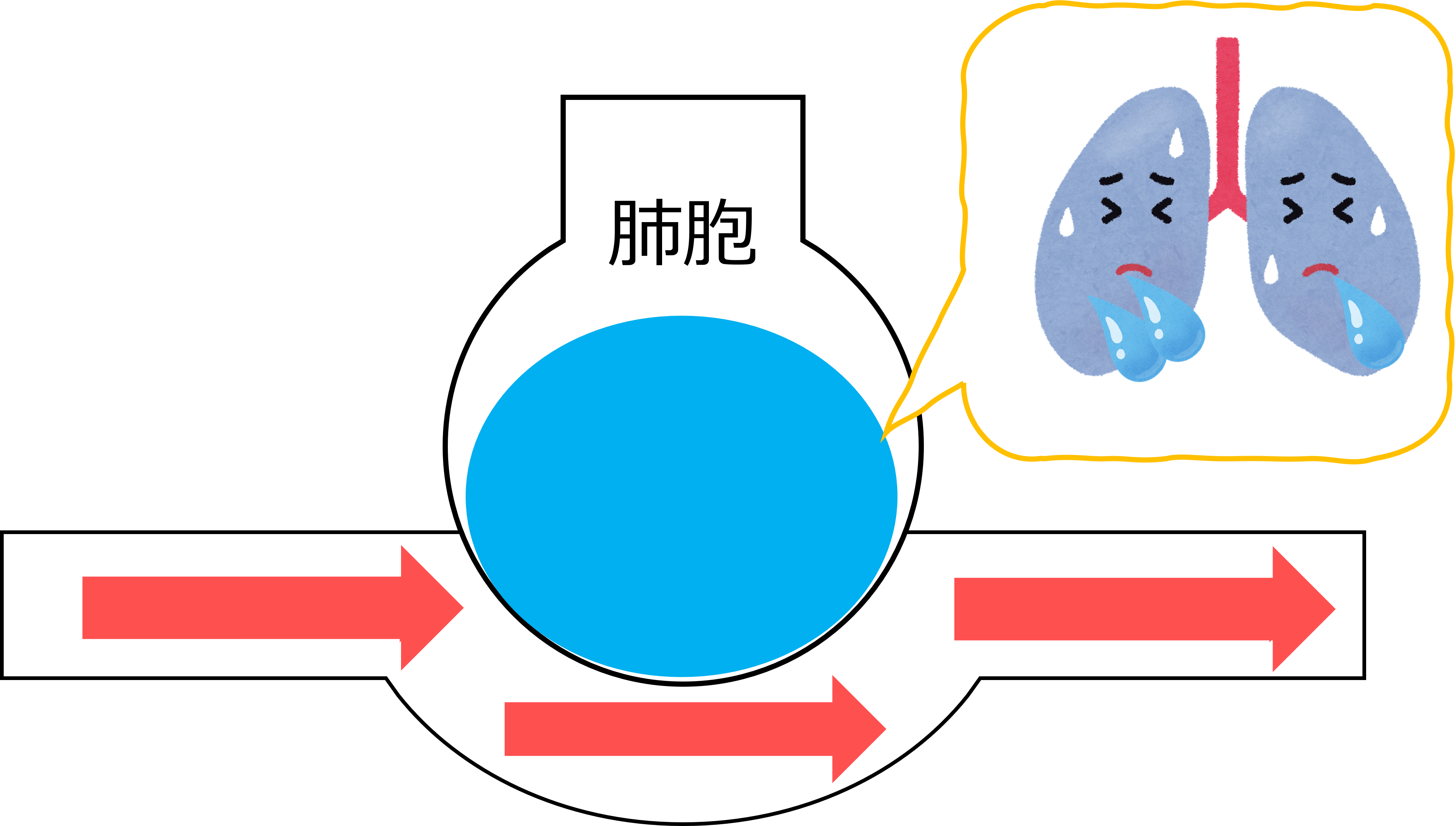
肺の再膨張が起こると、胸腔ドレーンが胸膜に密着することが起こります。
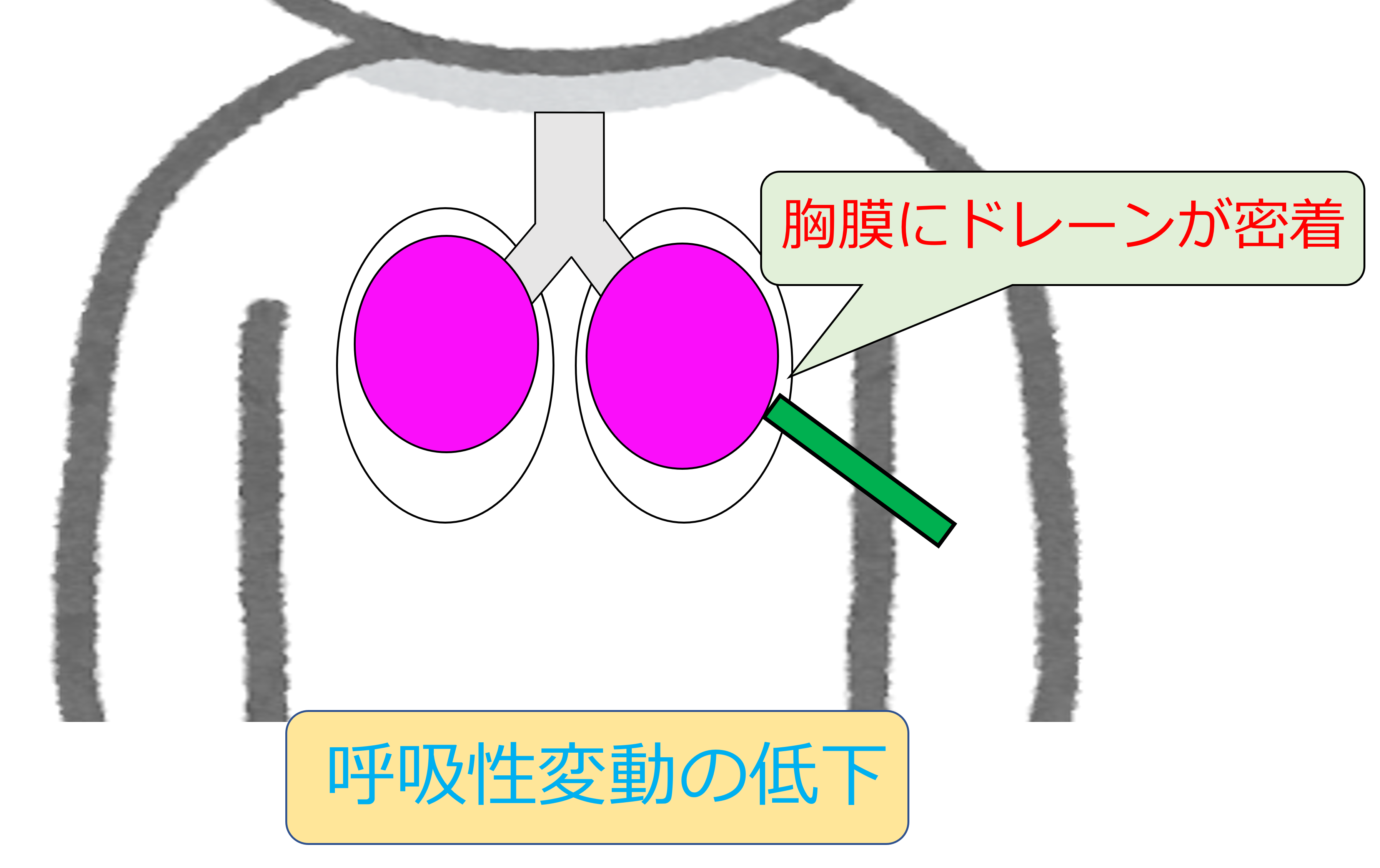
その結果、呼吸性変動が低下もしく消失することがあります。

呼吸性変動が低下した場合、再膨張性肺水腫かも?と症状の観察を行うことが大切です。
急激に呼吸性変動が消失した場合には、ドレーンの閉塞が考えられるため要注意です。胸部XPや呼吸状態の観察を行い、原因を探り対応することが必要です。
逆行性感染に注意
ドレーン留置期間が長くなってくると、逆行性感染のリスクが上がってきます。

ドレーン刺入部に「感染兆候」がないか?観察を行うことが大切です。
ドレーン挿入部からの浸出液が少なければ、「透明ドレッシング材」を使用すると観察しやすくなります。
浸出液が多い場合は、浸出液が停滞することで微生物がドレーン挿入部から侵入し、感染の原因となります。その場合はガーゼを使用し、適宜交換を行います。
持続吸引装置の位置
持続吸引装置の位置は、刺入部より20㎝以上低い位置に設置して下さい。


高低差によるドレナージ促進の意味合いもありますが、逆流防止の効果もあります。
排液バックの交換の目安
排液バックは8割程度たまったら交換するようにして下さい。
排液の容量を超えたまま使用していると、排液できなくなり逆行性感染の原因となります。
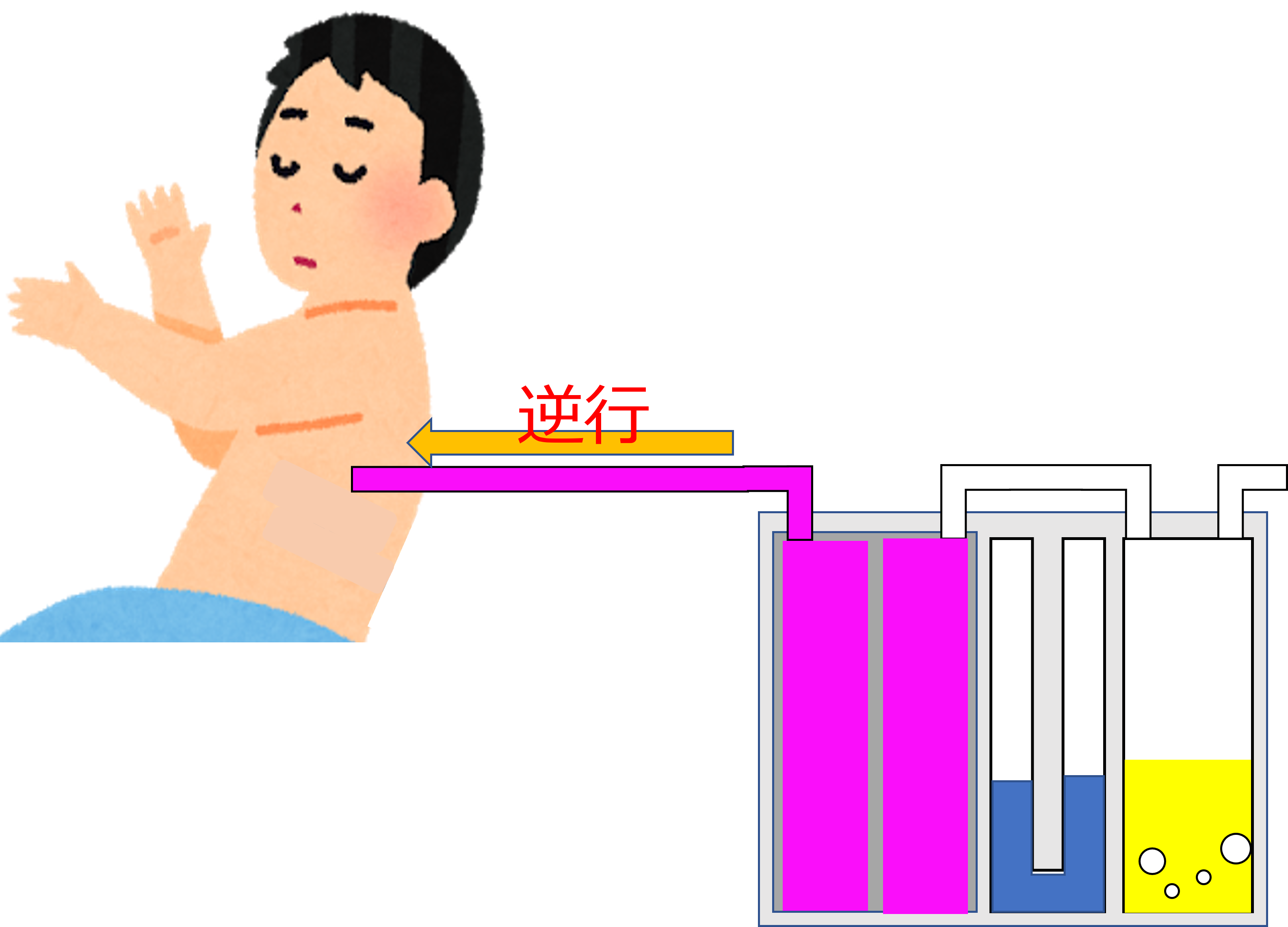

ただし!排液バック内が少量の場合はバック交換は行わないで下さい。
不必要に交換することで、感染暴露の可能性が高くなります。
ウォーターシール(水封)管理
最後に「ウォーターシール管理」についてみていきましょう!
ウォーターシール(水封)管理は、吸引圧をかけずに水封のみで管理します。

ドレナージは、胸腔ドレーンと排液バックの高低差で行われます。
どんな時に行うか?
どんな時に、ウォーターシール管理が行わるでしょうか?
- 抜去前の評価
- 再膨張性肺水腫のリスクある時
- 陰圧で負担かかる時

順番にみてきましょう!
抜去前の評価
気胸に対して胸腔ドレナージをしている場合、気胸が回復してくるとエアリークはなくなってきます。
ドレーン抜去前に持続吸引しない状態で、「気胸が悪化しないか?」を確認するために1日程度ウォーターシール管理かクランプで経過をみます。
再膨張性肺水腫のリスクある時
胸腔ドレーン挿入直後に一気にたくさんの排液認めることで、再膨張性肺水腫を生じることがあります


再膨張性肺水腫を予防するために多量の排液認めた後は、「ドレーンのクランプ」か「ウォーターシール管理」で経過みることがあります。
陰圧で負担かかる時
気胸部位に陰圧をかけることで負担がかかり、治療効果が得られないと考えられる場合、ウォーターシール管理が選択されます。
最後に
胸腔ドレナージの管理を実施する機会は、ぶっちぎりで看護師が一番多いと思います。
術後の管理、気胸や胸水に対して実施されるなど、胸腔ドレナージの管理に遭遇する機会はとても多いと思います。
管理中の異常所見が分かり、さらにその対応方法を理解しておけば、もう怖いものなしです。
この記事が、臨床の参考になれば幸いです。
最後まで読んでいただきありがとうございました!
動画で学びたい方はこちらをご覧ください
✅参考文献


コメント