
さあ!ここでは大動脈解離の術後の看護についてみていくわよ!

大動脈解離・・・大動脈の解離ってことですか。。
まず解離ってなんですか?
この記事を読めば
- 大動脈解離ってなに?
- どんな手術をするの?
- 術後の看護のポイントは?
という疑問をバッチリ理解することができます。
イラスト多めでできるだけ分かりやすい表現で解説していきます。
それではさっそく見ていきましょう!
大動脈解離ってなーに?
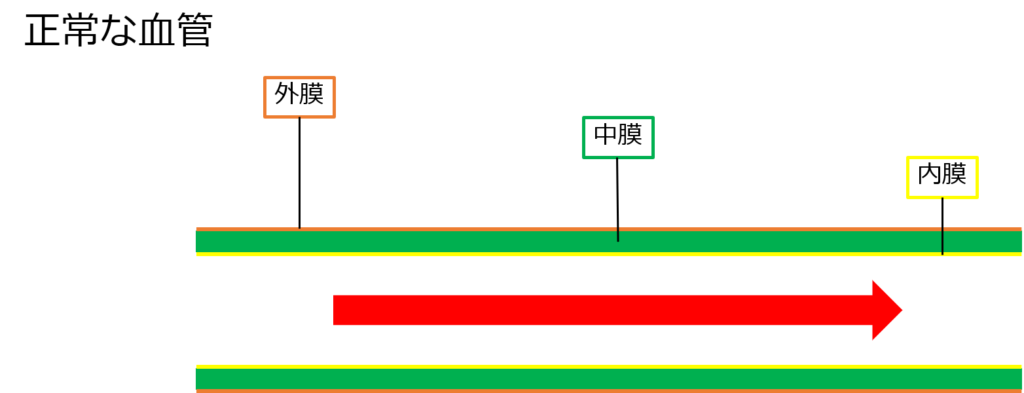
まずは正常な血管をみてみよう!

外側から、外膜→中膜→内膜の3層の膜で覆われる。
一番内側の内膜の中を血液は流れている。

ふむふむ

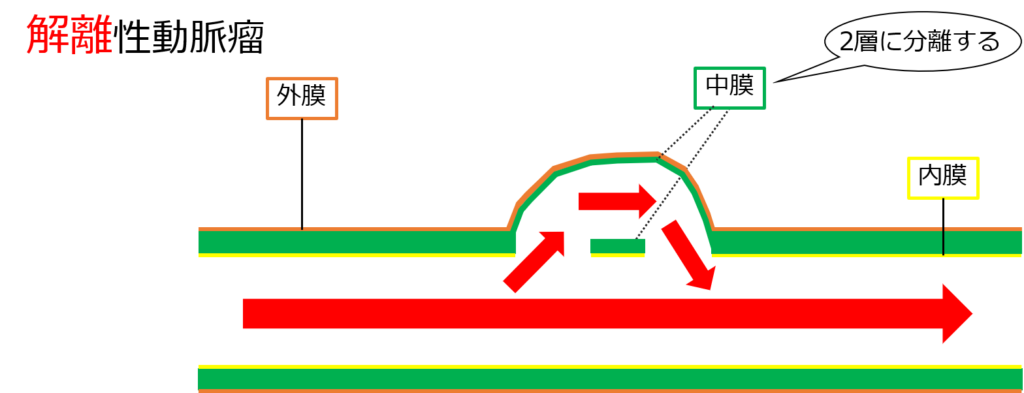
解離っつーのは、内膜から血液が流れ込み、中膜が2層に分かれる。
このように血液が流れて動脈瘤ができること状態を解離性動脈瘤というよ!

大動脈に解離ができることを大動脈解離というわ!
高血圧が持続することで、この動脈瘤が破裂したり解離が進行するリスクがある。
そのため血圧コントロールが重要になる。
大動脈解離の分類 ~3つの視点~

この大動脈解離は3つの視点から分類されるの

3つの視点ですか?

そうよ!
➀解離の範囲➁偽腔の血流状態➂病期
この3つね。

へー(わけわかめ)
一つずつ見ていきましょう!
解離の範囲

ところで、大動脈解離ってどこに起こるんですか?

大動脈よ!
大動脈に解離が起こるから、大動脈解離っていうのよ!

え!?下の図が大動脈ですよね。
幅が広すぎなんですけど。。
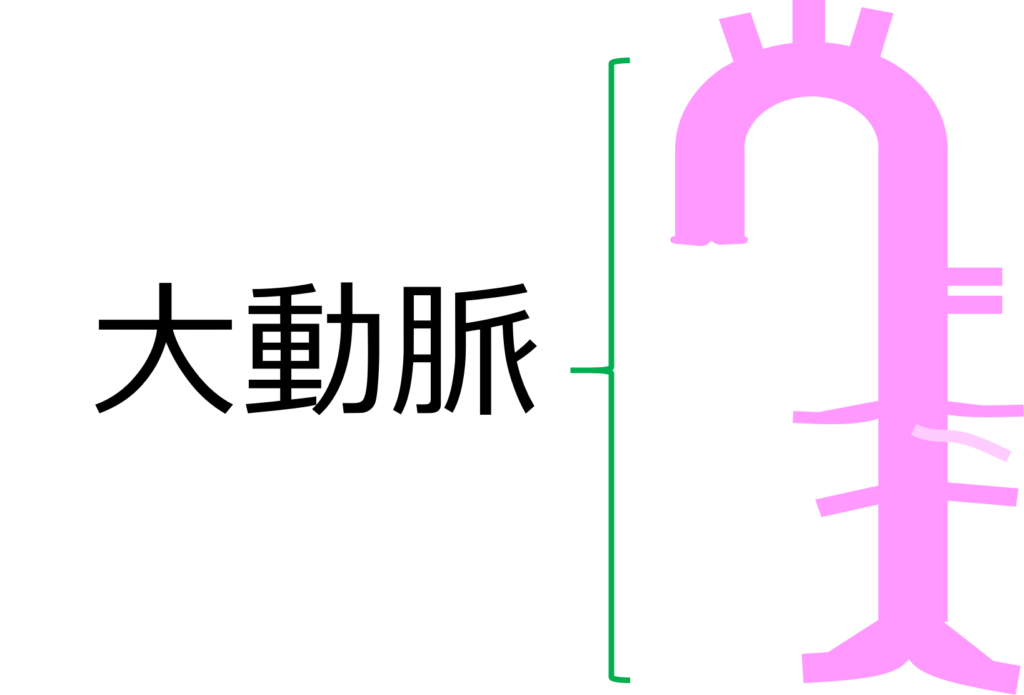

この大動脈のどこかに解離を起こした病態を「大動脈解離」と言うのよ。
ちなみに発生部位によって症状が違うし、治療も違ってくるわ!

え?どういうことですか?

まあ下の図をみて。
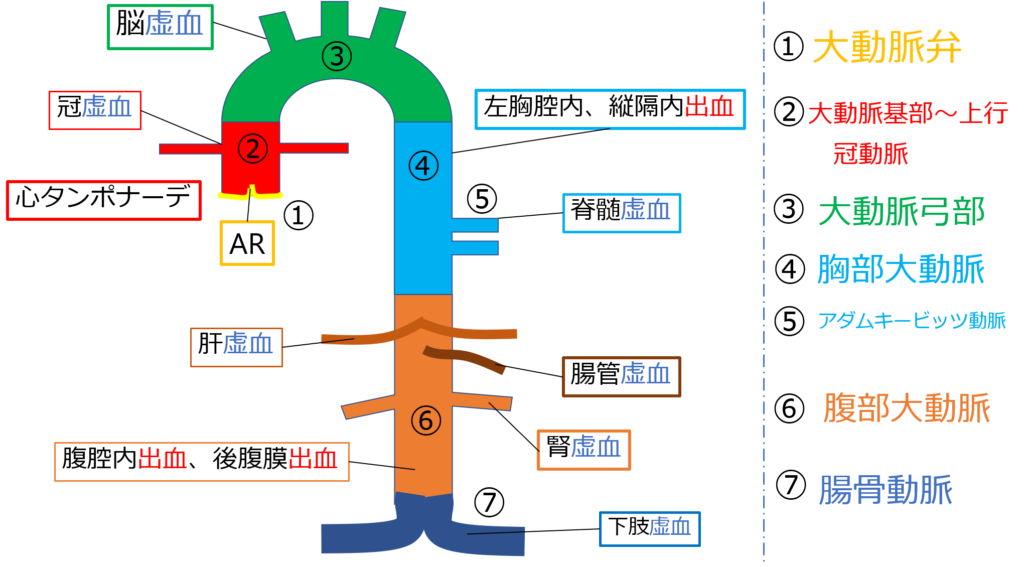

発生する場所はこんだけあるのよ。
しかも症状は発生場所によって様々よ。

え?こんなに幅広いんですか?やばすぎ・・

上の図をみて気づくことない?
発生場所によって、危険度が変わってくることが分かる?

危険度?

命の危険度。つまりは致死率のことね。
この解離の範囲からみた分類があるの。

分類ですか?
ややこしそうですね。。

スタンフォード分類とドベーキー分類があるんだけど…
まあ臨床ではスタンフォード分類がよく使われる印象があるから、
ここではスタンフォードだけでも覚えて!

はいっ!!
(まじかよー。~分類って眠くなるんだよな。。)
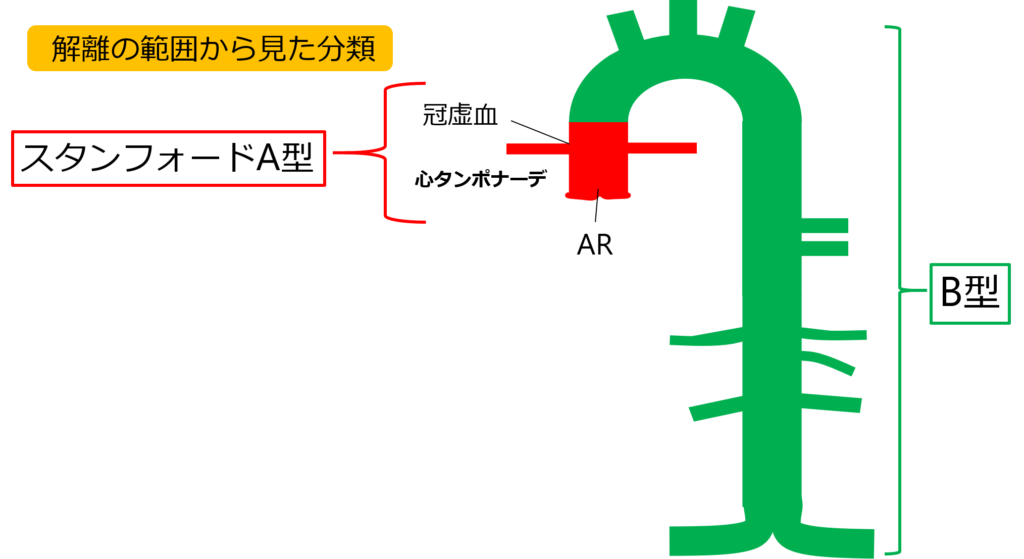
Stanford(スタンフォード)分類

スタンフォードはたったの2つだけよ
下の図をみて!
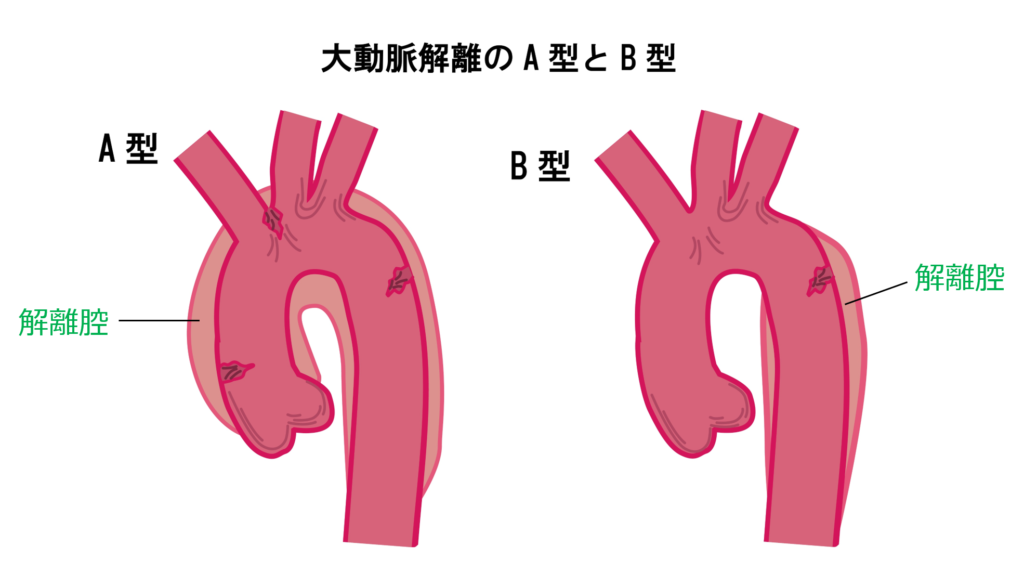

A型とB型の違いが分かる?

A型の方が解離してる範囲が広い?

ま、まあ、そうね。
ここで言いたかったのは、
A型は上行大動脈に解離がある。B型は上行大動脈に解離がない。
どっちが命の危険度が高そう?

えーと、A型ですか?
(いや、なんとなくだけど。理由聞かれたらやべー…分からん)

そう!A型の方が緊急度が高いのよ!
下の図をみて。
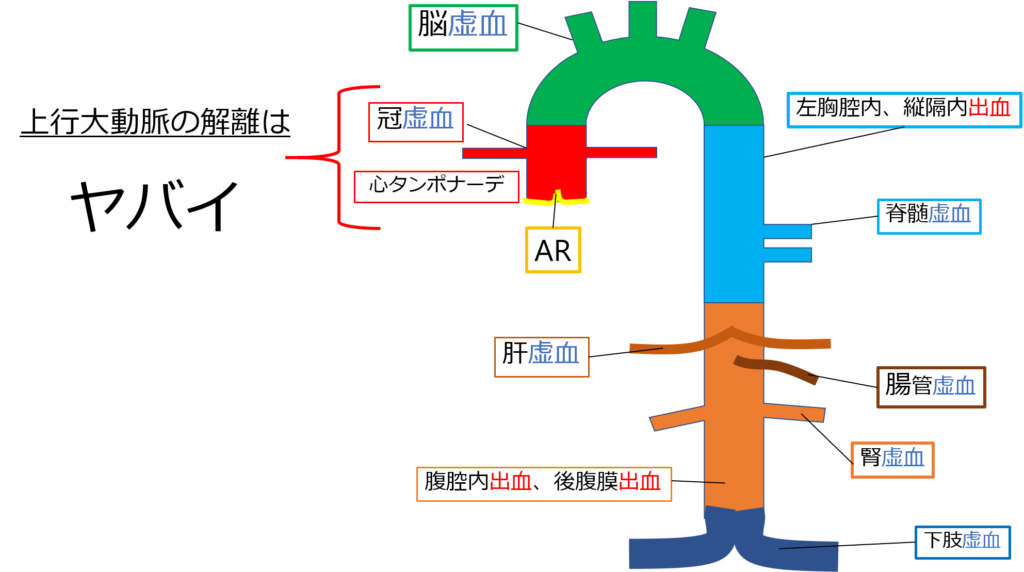

心膜を覆っている上行大動脈が裂ける、
もしくは破裂すると心タンポナーデを起こす。
また大動脈基部からは冠動脈が出ており、
解離を起こすと心筋梗塞を起こすのよ。

へえ。。スタンフォードA型の解離って怖いですね。。。

A型解離が判明すると多くは緊急手術になるの。
それだけリスクが高いからのよね。
病院にたどり着く前にお亡くなりになるケースも多いわ。。

スタンフォードA型。。忘れられないワードになりそうです。。

スタンフォードA型解離は緊急オペ適応の場合が多いけど、じゃーB型は保存的にみるのか?
それは、偽腔の血流状態をみて判断されることがあるわ。

偽腔の血流状態。。。
そもそも、偽腔ってなんですか?
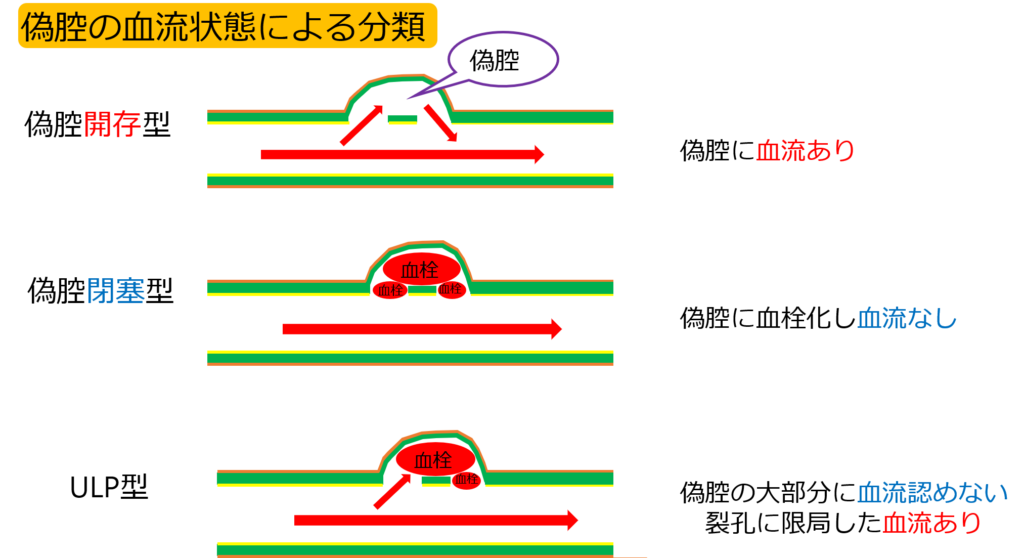
偽腔の血流状態

偽腔とは中膜が解離した内腔のこと。この偽腔がどんどん大きくなると厄介よ。破裂したり解離の範囲が広がっていったり。。
つまり、偽腔への血流があるかないかで、解離の進行リスクが分かるのよ。
ちなみに、もともとの血管の内腔を真腔というよ。
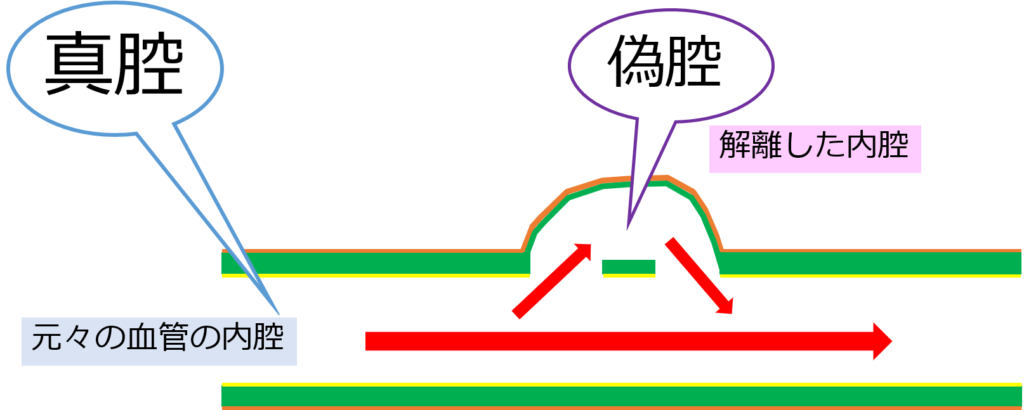

ちなみに偽腔の血流状態は3つに分けられる。
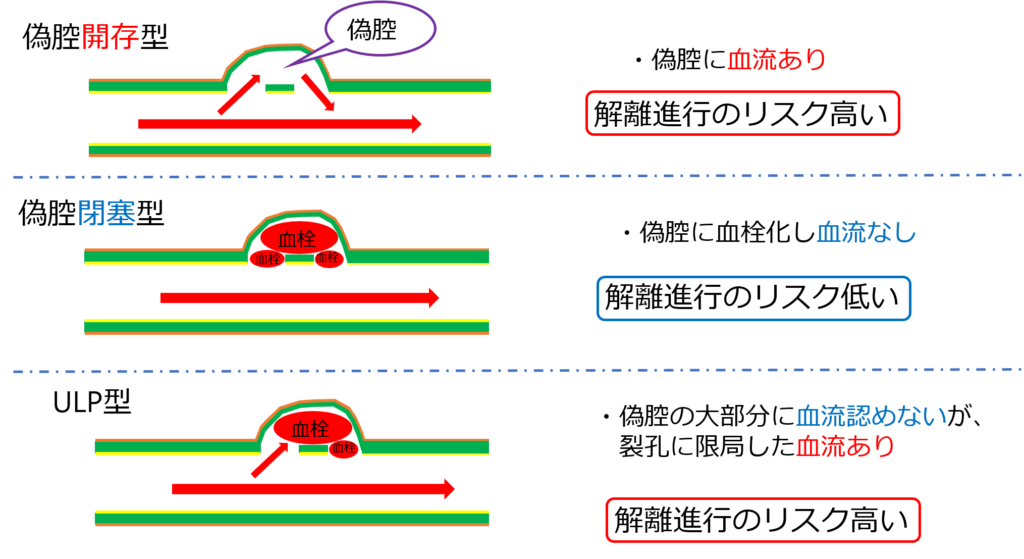
➀偽腔開存型
➁偽腔閉塞型
➂ULP型
順番にみていくわよ!
偽腔開存型
偽腔が開存してるってことは、偽腔に血液が流れている状態のことです。
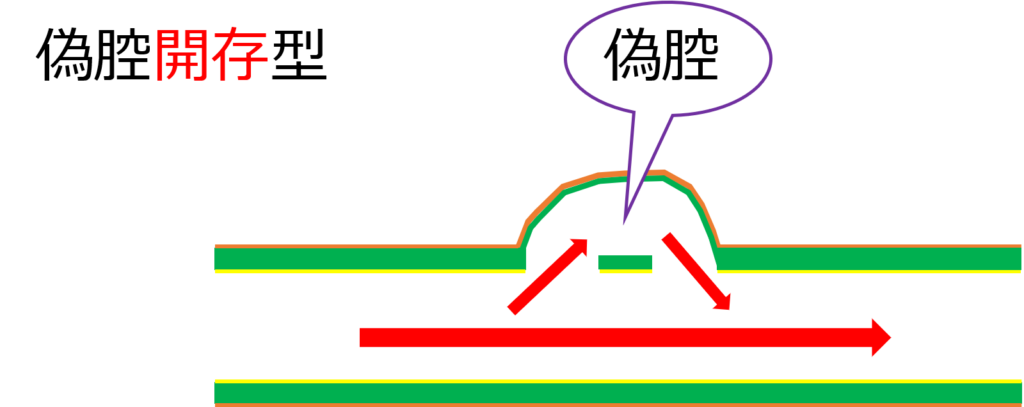

血流があるので、解離がどんどん進行していくわ。
つまり?

偽腔開存型ってヤバイやつですね。メモメモ
偽腔閉塞型
偽腔が閉塞している。つまり偽腔が血栓化し、偽腔へ血液が流れていない状態のことです。


これはリスク低そうっすね!
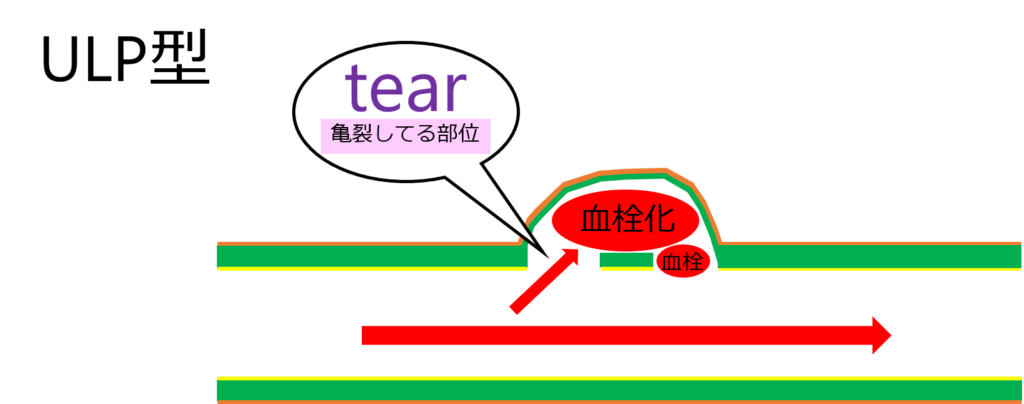
ULP(ulcer like projection)型

ULP型?
急にアルファベットなんですが。。

ULP型は、偽腔の大部分に血流認めないが、tear付近に限局した偽腔内血流(ULP)を認める。
つまり、部分的に偽腔に血液が流れてますよーって状態よ。

ふむふむ。
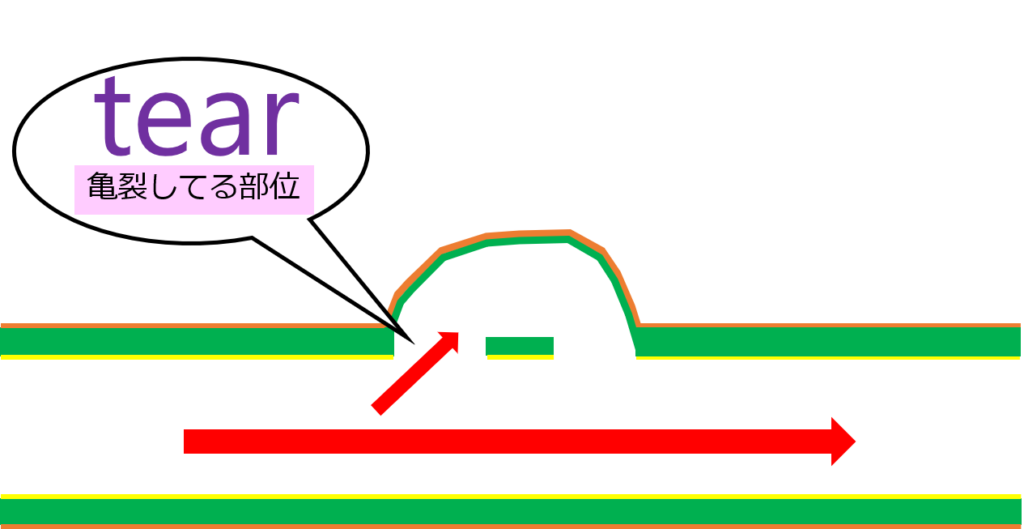
ちなみに、tearってなんですか?

tearは内膜・中膜の亀裂部で、真腔と偽腔が交通する部位のことよ。
偽腔の血流状態のまとめ
ここまでの偽腔の血流状態をまとめると、下の図のような感じになります。

偽腔開存型とULP型が、やばいんですね。。
メモメモっと。
次は、3つめの分類の「病期」についてです!
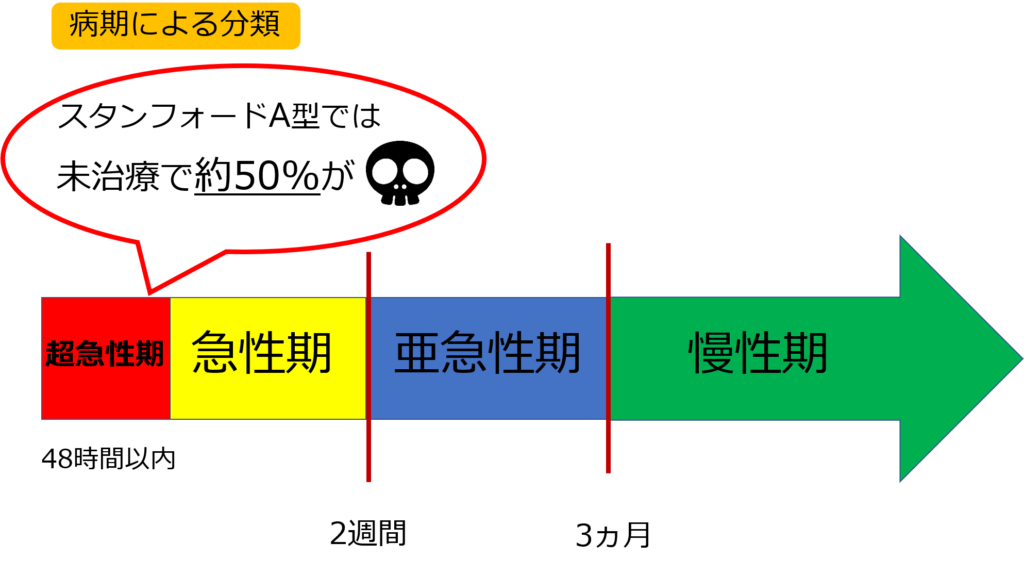
病期

「病期」って、急性期とか慢性期とかってことですか?

そうね!
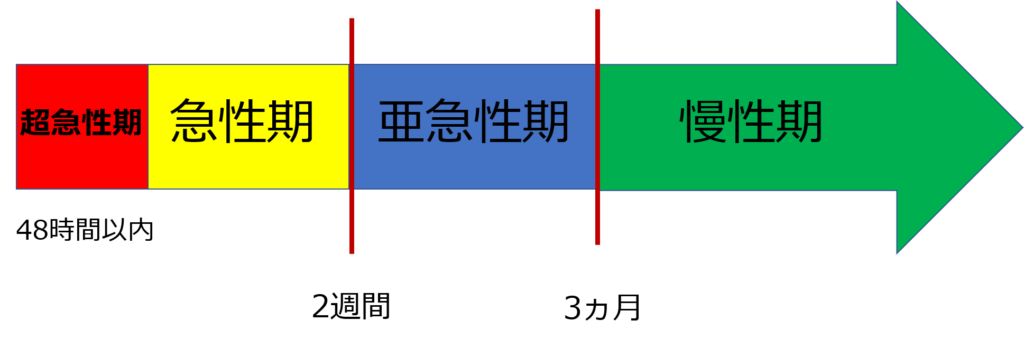
大動脈解離を発症して2週間以内は「急性期」、発症後2週間~3ヵ月までを「亜急性期」、3ヵ月を越えた場合を「慢性期」と言うわ。
ちなみに、48時間以内は「超急性期」と称することもあるわ。

へー。
急性期と慢性期では治療が違うんですか?

スタンフォードのA型とB型で治療が異なるんだけど、
A型解離は発症して一時間毎に1~2%致死率が上昇する報告があるの。治療しないと48時間以内に約50%がなくなると言われているわ。
なので、「急性期」のA型の多くはオペの適応になるわ。
B型は、A型よりも自然予後が良くて、内科加療が選択されるわ。
血圧・心拍数コントロール、安静を中心とした内科加療ね。

「慢性期」では、A型、B型ともに比較的予後は良好で、内科加療が選択されるわ。
ただし!大動脈径が拡大したり、ARや分枝血管が閉塞したりするとオペになることもあるわ。偽腔開存型やULP型であれば、オペを検討されるわよ!

へぇ。。急性期のA型が予後悪いけど、慢性でも油断はできないって感じなんですね。。
大動脈解離の分類 ~3つの視点のまとめ+α~
ここまでを整理します!
✅大動脈解離は3つの視点から分類される
- 解離の範囲
- 偽腔の血流状態
- 病期
1.解離の範囲
2.偽腔の血流状態
3.病期

この3つの分類から治療方針が決定されるの!

ほぇぇ。。
超急性期のスタンフォードA型、偽腔開存型が一番やばそうです。。

おぉ!
そういうことが言えるってことは理解してきている証拠よ!
ちなみに、解離の範囲はスタンフォード分類以外にも
「DeBakey(ドベーキー)分類」があることを頭の片隅にいれといてね!
DeBakey(ドベーキー)分類

ドベーキー分類?

文字で表すと下のような感じよ。
かるーく読み飛ばして!
Ⅰ型:上行大動脈にtearがあり,弓部大動脈より末梢に解離が及ぶもの
Ⅱ型:上行大動脈に解離が限局するもの
Ⅲ型:下行大動脈にtearがあるもの
Ⅲa型:腹部大動脈に解離が及ばないもの
Ⅲb型:腹部大動脈に解離が及ぶもの

tearってなんでしたっけ?

亀裂があって、真腔から偽腔に血液が流れている部分よ!

ドベーキー分類を図で表すと、下のようになるわ!
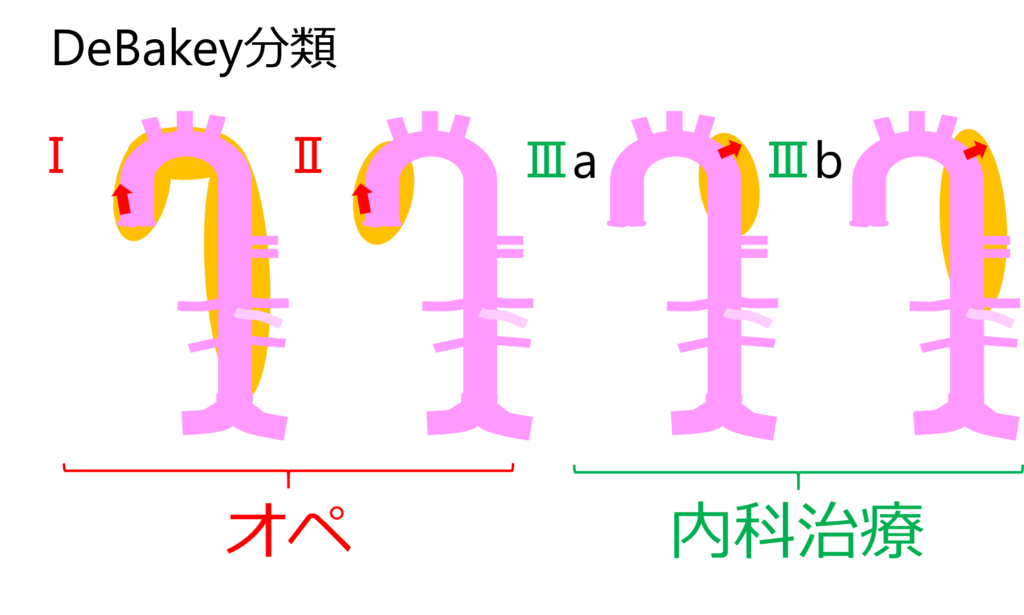

ドベーキーのⅠ型とⅡ型はオペ適応、
Ⅲ型は内科治療になることが多いわ。
なぜか分かる?


そうよ!やるじゃない!
スタンフォード分類でもそうだったわね。


スタンフォードはtearの位置に関係なく解離が上行大動脈にあるか?ないか?でA型とB型に分かれている。
ドベーキーはtearの位置と解離の範囲でⅠ型、Ⅱ型、Ⅲ型に分かれてる。
どちらも上行大動脈に解離あればオペの適応ってことは一緒よ!
ちなみに
大動脈弓部に偽腔があるスタンフォードB型解離は「non-A non-B解離」と称されることがある。

スタンフォードB型、ドベーキーⅢ型は基本的に内科的治療だけど、
血圧や疼痛コントールが不良な場合や臓器血流障害がある場合はオペになることがあるわ。
臓器障害は、切迫破裂や「malperfusion」が原因となるわ。
malperfusion

ん?
malperfusionってなんですか?というかなんて読むんです?

あ、マルパーフュージョンね!
解離によって大動脈の分枝が閉塞して起こる灌流障害のことをmailperfusionと言うわ。
閉塞する分枝血管よって症状が違ってくるの。
スタンフォードB型、ドベーキーⅢ型だと、腹部臓器や下肢への血流障害などが生じれば、緊急オペの適応になるわ。
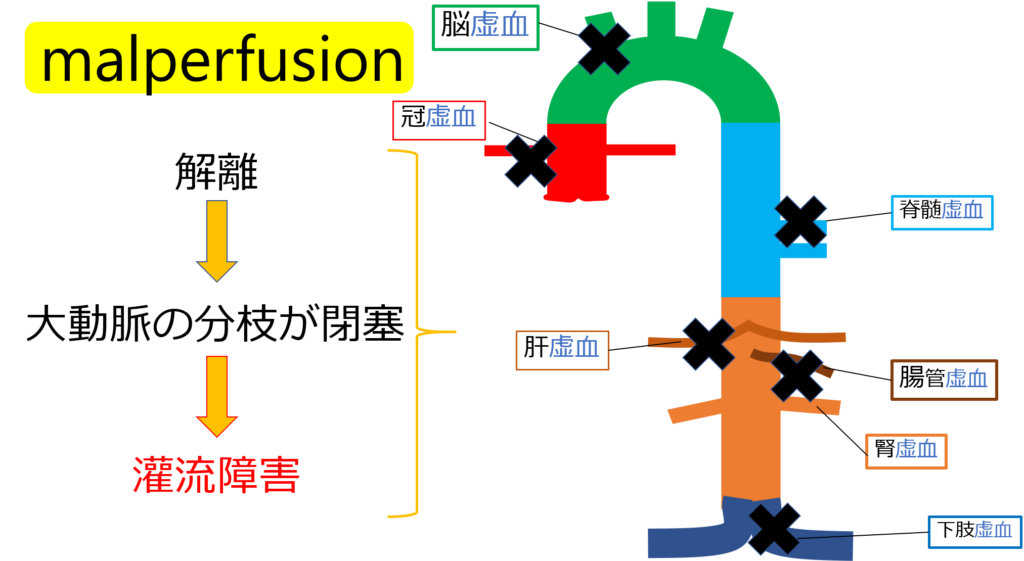
✅malperfusion
- 大動脈の真腔が狭くなり分枝血流が遮断される
- 解離した内膜が分枝内に入りこみ血流を阻害される
- 1と2のミックス
の3タイプがある!

閉塞する分枝が多いほど、急性期の予後が悪く、malperfusionを合併した場合の手術死亡率は20~30%以上と高いわ。。
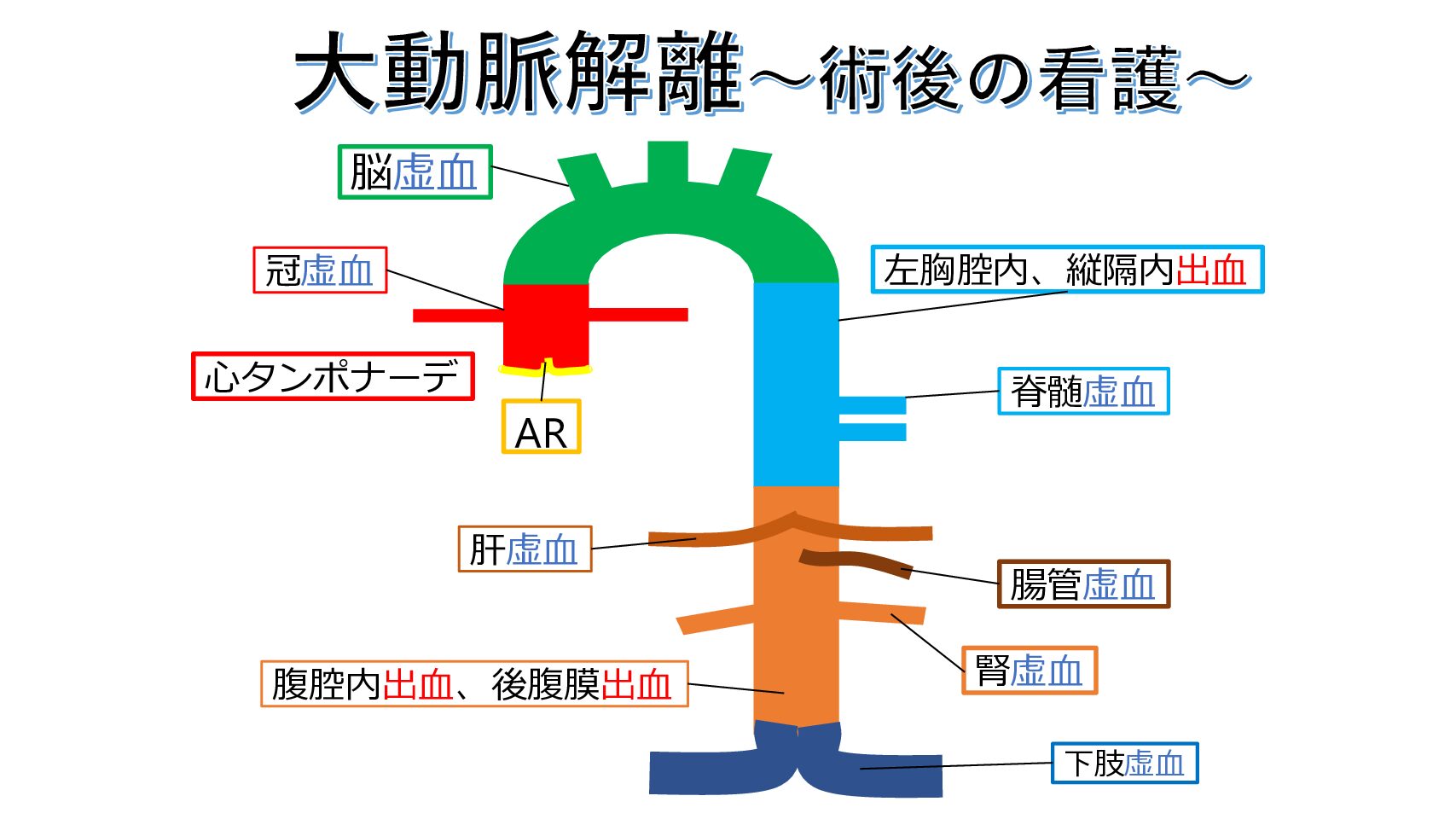
これらを踏まえて術後の看護のポイントをみてきましょう!
術後の看護のポイント
大動脈解離は前述したように、障害部位によって術式が変わります。

下の図をみて!
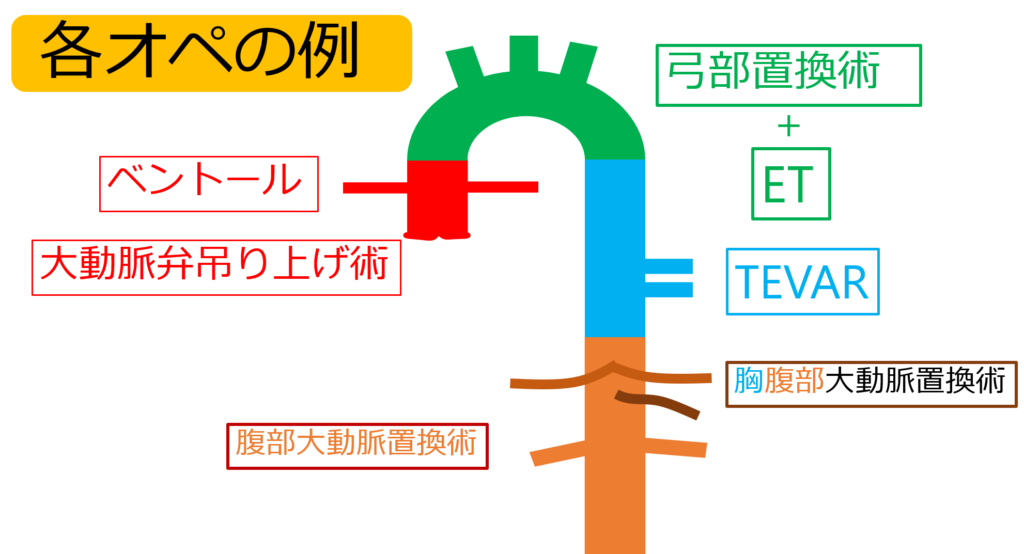

解離の発生場所によって、こんなに術式が違うんですね。。

そうなのよ。術後のポイントは各記事を参考にしてみて!!
ベントール


ベントールは下記の記事参照してね!

はい!
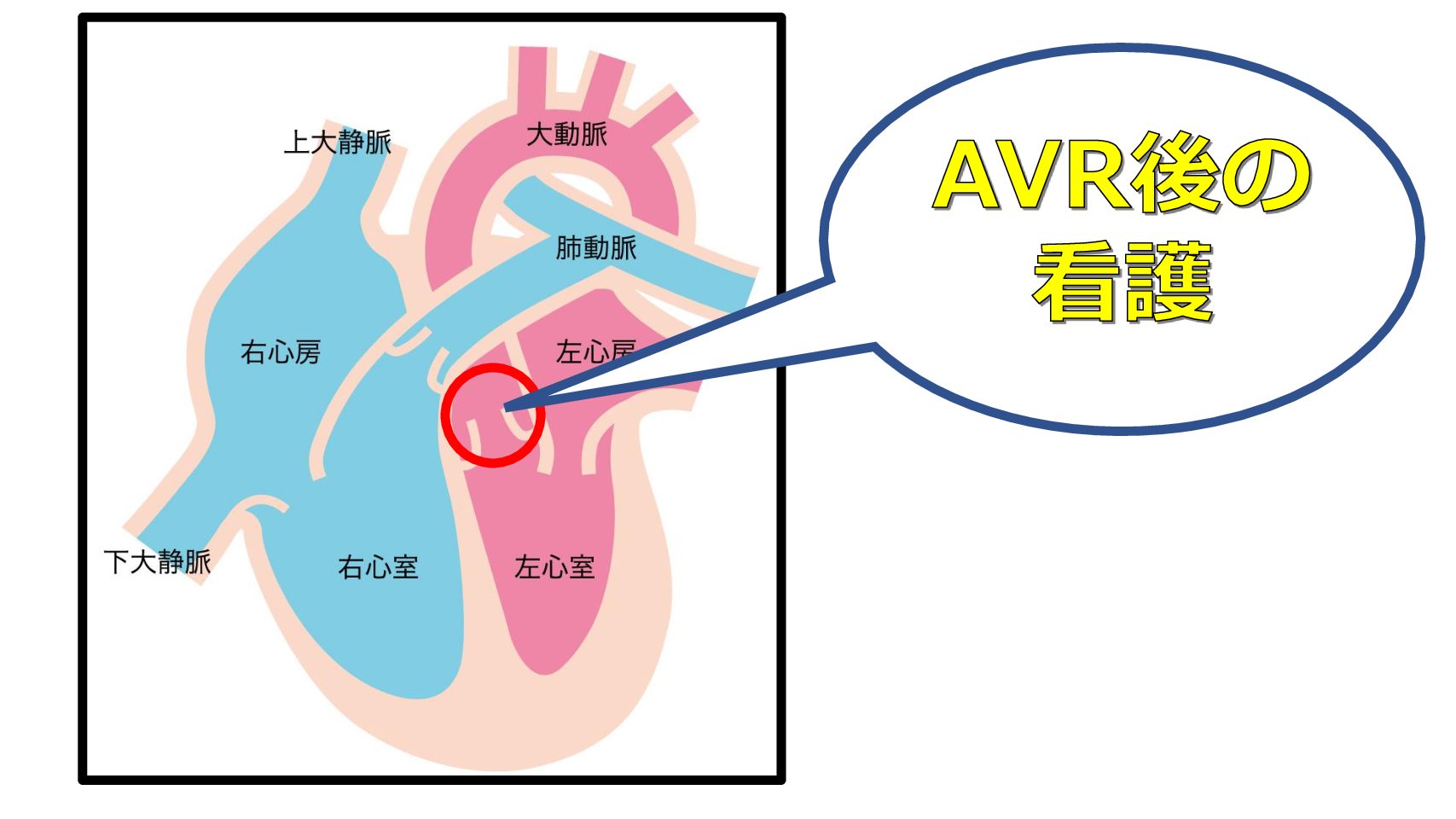
大動脈弁吊り上げ術って何ですか?

あ、解離の進展によってARが発生することがあるの。それに対して行うオペよ!
大動脈交連部を吊り上げて、冠動脈遠位側で人工血管と吻合、近位側の遺残解離腔は生体接着材などで閉鎖するの!
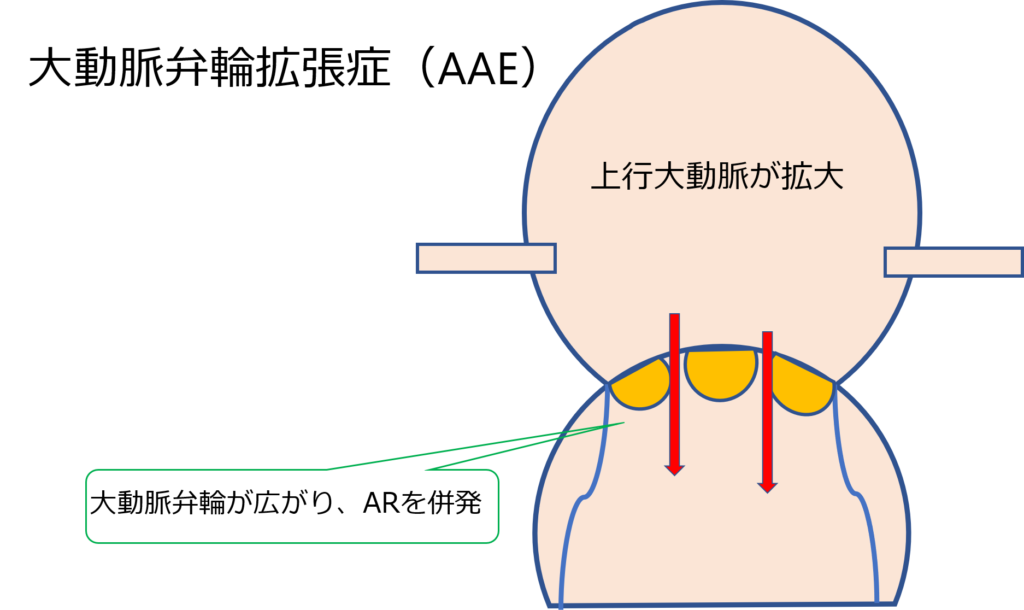
大動脈弁輪拡張症(AAE)や器質的に大動脈弁に病変がある場合でなければ,まずこのオペを行うわ。

大動脈弁輪拡張症?

下の図が大動脈弁輪拡張症(AAE)ね。
大動脈の拡大がARの原因になってるから、大動脈を人工血管に換えるベントールが適応になるわね!
大動脈弁吊り上げ術はARに対しての手術、ベントールは大動脈基部含めての手術になります。
大動脈弁吊り上げ術の遠隔成績は、ベントールと比較しても遜色なく、術後 QOLを考えると、ARに対してはまず検討される術式と言われています。
弓部置換術 + エレファントトランク(ET)


弓部置換術後は下記の記事を参考にしてね!

はい!!
ところで。。+ETってあるんですが。。
ETってなんですか??

ETはエレファントトランクの略ね!
弓部~下行大動脈まで広範囲に解離や瘤がある場合に、弓部置換術+ET挿入を行うの。
下の図を見て。
ゾウの鼻のような人工血管に見えるでしょ?
だからエレファントトランクって呼ばれてるの。
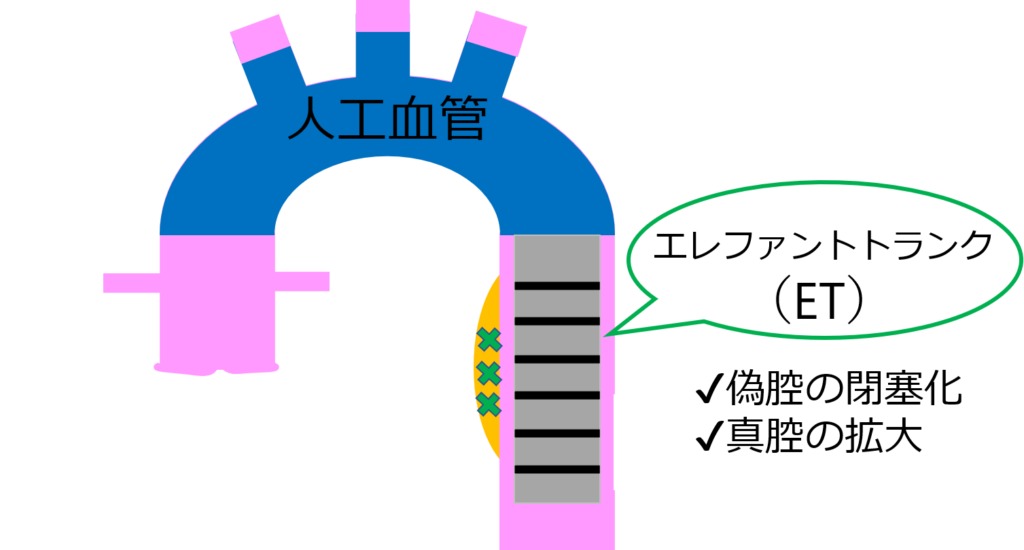

確かにゾウの鼻みたい。
下行大動脈の偽腔の閉塞化や真腔を拡大する役割があるんですね!?

実はETの一番の目的は、
次の手術への橋渡しがメインになるの。

え?次の手術!?
どういうことですか??

ETの目的は、二期目のTEVARや人工血管置換術につなげることがメインなの。
ETによる偽腔の閉塞化や真腔拡大は副次的に期待されるけど、依然議論のあるところよ。
TEVAR後のポイントは下記を参照してね!

へぇぇ。オペを二回って大変ですね。。
弓部置換術+下行置換術をすれば一回のオペで終わると思うんですが、二回に分ける意味ってなんですか?

一番は身体への負担を減らすためよ!
弓部置換術+下行置換術は、
左開胸、分離肺換気、オペ時間が長くなるなど身体的負担が増えるの。

そうなんですね。。確かにすごく負担がかかりそうです。

切迫破裂など段階的にオペが難しい場合や若い人であれば、
弓部置換術+下行置換術が選択されることもあるわ。
最近は、このETにステントをつけたFET(フローズンエレファントトランク)が増えてきています。
下行大動脈置換術


前述したように、弓部置換+ETの二期目や下行大動脈がびまん性に拡大した症例が適応となるわ。
以下記事を参照してね!
腹部大動脈置換術


腎動脈下腹部大動脈のみが拡張した場合,通常のAAAと同様の手術が実施されるわ。
下記の記事を参照してね!
まとめ

大動脈解離に対しての手術と他の心外手術の大きな違いはなんだと思う?

え?病変の範囲が広い?

ま、まあ。。
それもあるけど、大動脈解離でオペの適応になる場合ってどんな時?

たしか、スタンフォードA型でしたっけ?
上行大動脈に解離がある時です!

そう!
A型解離は発症して一時間毎に1~2%致死率が上昇する報告がある。
治療しないと48時間以内に約50%がなくなると言われているわ。

一刻も早く手術したいですね。。

そう一刻も早くオペをする必要がある。
つまり、大動脈解離は緊急手術の場合が相対的に多いの。
緊急手術だと何が問題?

えーと。。緊急で手術をしないといけない状態なので。。
バイタルが不安定な状態ですよね。。
そんな状態で手術をするのでリスクが高い?

そうね。他には術前検査をせずに手術をするから、思いのほか呼吸状態が悪かったり、肝機能や腎機能が悪かったり。。
常用薬を内服したまま手術をすることになるから、抗凝固薬など飲んでたら止血に苦労したり。。

定期手術は万全な状態で手術に臨めるけど、
緊急手術は出たとこ勝負の感じがありますね。。

患者さんは、「手術の説明」や「術後に入室するICUがどんな環境なのか事前に説明」も受けていない。
術後、目が覚めたらどう思うかな?

ここはどこ?どうなってる?と混乱すると思う。
せん妄を起こすリスクが高そうです。

そう。私たち看護師はそういったことも考えて、術後の看護を行う必要があります。
大動脈解離は、緊急度が高いケースが多いうえに、全身・多臓器への合併症を引き起こすなど、症例によって様々な問題がおきます。解離の範囲や偽腔の血流状態、malperfusionのリスクなど、それらを理解した上での術後の管理が大切になってきます。また、いまだエビデンスが確立していないことも多いのも事実です。
今回の記事が、大動脈解離を学ぶための理解の一助になれば幸いです。
それでは良い臨床をお過ごし下さい!!
参考文献
2020 年改訂版 大動脈瘤・大動脈解離診療ガイドライン
JCS2020_Ogino.pdf (j-circ.or.jp)


コメント